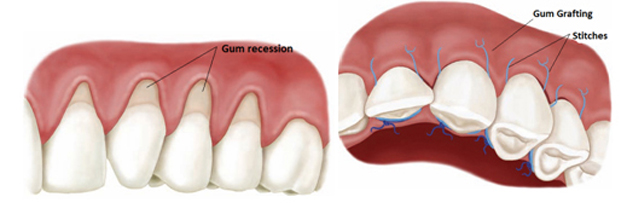
بخش تخصصی پیوند لثه
بیماریهای لثه مثل عقب رفتگی لثه، نیاز به درمان پیوند لثه دارند. پیوند لثه نوعی از عمل جراحی دندان است که نسبتا روشی سریع و آسان میباشد. در این عمل متخصص پریودنتیت از سقف دهان، بافت لثه را برداشته و از آن برای لثهی آسیب دیده استفاده میکند. عقب رفتگی لثه به آرامی رخ میدهد و به همین دلیل بسیاری از مردم متوجه بروز این اتفاق نمیشوند. در صورت عدم درمان چنین مشکلاتی، ممکن است در نهایت منجر به از دست رفتن دندان فرد شود. پیوند لثه در بیشتر موارد جنبهی درمانی دارد، ولی برخی از مردم برای اصلاح طرح لبخند خود از این روش استفاده میکنند که در این صورت جنبهی زیبایی دارد.

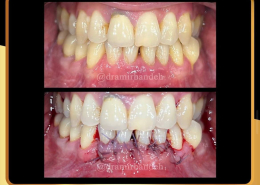
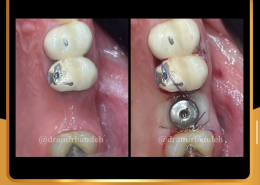

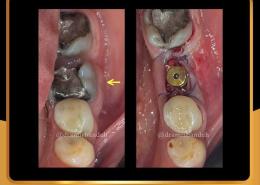
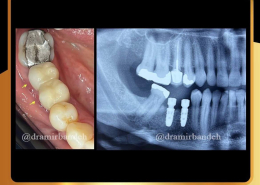
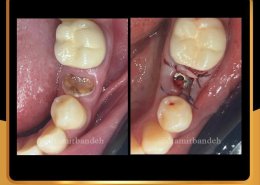
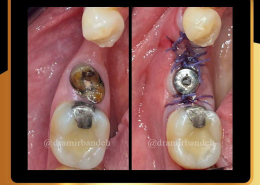
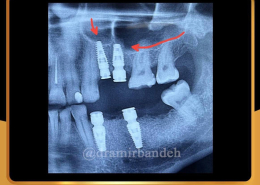

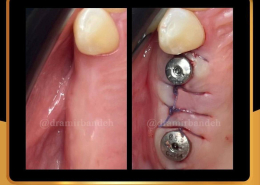
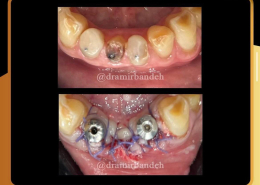
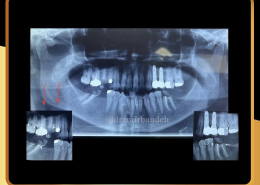
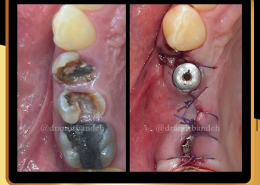
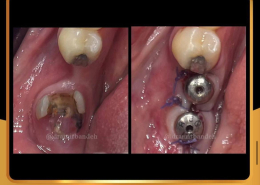
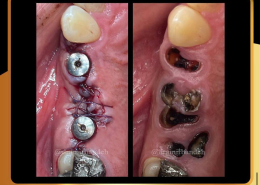
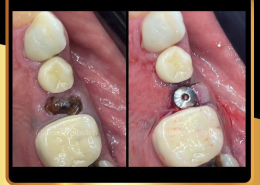
علل و درمان های درد دندان های مجاور بعد از کاشت ایمپلنت های دندانی
/0 نظرها/در دستهبندی نشده, مقالات آموزشی کاشت ایمپلنت, مقالات عمومی دندانپزشکی, مقالات مشکلات دهان و دندان /توسط دکتر امید امیربندهچه چیزی می تواند باعث ایجاد ناراحتی در دندان های کنار ایمپلنت های دندانی شما شود؟ انتظار دندانی قابل درک است، اما تجربه درد یا حساسیت در دندان های مجاور بسیار شایع است.آیا بعد از کاشت ایمپلنت های دندان احساس ناراحتی می کنید؟ نیازی به نگرانی نیست. در واقع احساس درد، فشار یا حساسیت خفیف به دنبال این فرایند درمان بسیار شایع است و احتمالاً نشانه ای از بهبودی بدن شما است.
آیا افراد بزرگسال می توانند سیلانت دندانی استفاده کنند؟
/0 نظرها/در دستهبندی نشده, مقالات عمومی دندانپزشکی, مقالات مشکلات دهان و دندان /توسط دکتر امید امیربندهدر این نوشته می خوانید:
سیلانت های دندانی یک راه ایمن و مؤثر برای جلوگیری از پوسیدگی برای کودکان هستند. اما آیا آنها فقط برای کودکان هستند؟ از این گذشته، پوسیدگی دندان هنوز در هر سنی ممکن است اتفاق بیفتد. چرا افراد بزرگسال نیز نباید از سیلانت دندان استفاده کنند؟
به جای اینکه بپرسید “آیا افراد بزرگسال می توانند سیلانت استفاده کنند؟” (پاسخ کوتاه: آنها می توانند)، یک سؤال مرتبط تر این است که آیا مزایای آن ارزش آن را دارد یا خیر.
سیلانت های دندان چگونه کار می کنند؟
سیلانت های دندانی به عنوان رزین مایع شروع می شوند. این مایع که روی سطوح جونده دندان نقاشی می شود، هر گونه شیار و حفره کوچکی را پر می کند. این ماده به جلوگیری از جمع شدن غذا در این نقاط کمک می کند. هنگامی که رزین خشک و سفت شد، یک مانع پلاستیکی شفاف و نازک را تشکیل می دهد. این کار دندان ها را از باکتری های مضری که می توانند باعث ایجاد پوسیدگی دندان شوند، دور نگه می دارد.
دریافت سیلانت دندان سریع و بدون درد است. اولین مرحله معاینه دندانپزشکی است که شامل تصاویر رادیوگرافی با اشعه ایکس و پاکسازی است. دندانپزشکان می خواهند مطمئن شوند که سیلانت ها را روی دندان های سالم قرار می دهند. اگر دندان دارای حفره باشد، سیلانت می تواند عفونت را در داخل آن به دام بیاندازد که منجر به پوسیدگی جدی تر می شود.
دندانپزشک پس از معاینه و پاکسازی کامل دندان ها، سطوح را با استفاده از ژل آماده می کند. این کار باعث ایجاد یک سطح بافت مانند می شود بنابراین رزین سیلانت می چسبد. بیمار پس از چند ثانیه دهان را آبکشی کرده و سپس اجازه داده می شود تا دندان ها کاملاً خشک شوند.
سیلانت های دندان چگونه کار می کنند؟
در مرحله بعد، دندانپزشک مایع سیلانت را با یک مسواک کوچک اعمال می کند و بیمار منتظر می ماند تا خشک شود. ممکن است از یک نور کیور برای تسریع فرآیند استفاده شود. پس از تکمیل، دندانپزشک بایت را چک می کند، و اطمینان حاصل می کند که لایه پلاستیک به طور قابل توجهی نحوه قرار گرفتن دندان ها را در هنگام گاز گرفتن یا جویدن تغییر نداده است.
در بیشتر موارد، سیلانت های دندانی فقط روی دندان های مولر استفاده می شود. آنها معمولاً بیشترین احتمال ابتلا به پوسیدگی را دارند، زیرا جویدن سنگین را انجام می دهند. دندان های مولر همچنین دارای سطوح ناهموار بیشتری هستند که مواد غذایی و باکتری ها می توانند در آنها پنهان شوند. سیلانت های دندانی در نهایت فرسوده می شوند، اما به طور کلی پنج تا ده سال دوام می آورند.
چرا سیلانت ها ایده خوبی برای کودکان هستند؟
سیلانت های دندانی اغلب برای کودکان توصیه می شوند. آنها را می توان روی دندان های شیری گذاشت، اما معمولاً دندانپزشک منتظر رشد دندان های دائمی می شود و سپس روی دندان های مولر را با سیلانت می پوشاند.
سیلانت ها برای کودکان محبوب هستند زیرا در پیشگیری از پوسیدگی عمل می کنند. CDC گزارش می دهد که کودکان 6 تا 11 ساله بدون سیلانت، نسبت به کودکانی که سیلانت دارند، تعداد حفره های دندان های مولر آنها سه برابر بیشتر است.
کودکان ممکن است به چند دلیل به کمک بیشتری از سیلانت ها برای مبارزه با حفره ها نیاز داشته باشند. افرادی که رژیم غذایی حاوی مقدار زیادی تنقلات شیرین دارند می توانند بیشتر دچار پوسیدگی شوند. بعلاوه، کودکان خردسال توانایی لازم برای انجام یک مسواک زدن خوب را ندارند. این دو عامل در کنار هم این امکان را برای باکتری ها فراهم می کند تا روی دندان ها رشد کنند و در نهایت مینای دندان را از بین ببرند و حفره هایی ایجاد کنند.
برای والدین هیچ وقت زود نیست که عادات بهداشتی خوب دهان و دندان را با فرزندان خود ایجاد کنند. مسواک زدن، نخ دندان کشیدن و مراجعه به دندانپزشک برای معاینات منظم در اوایل زندگی می تواند به تشخیص پوسیدگی دندان قبل از جدی شدن آن کمک کند. سیلانت های دندانی از دندان ها محافظت می کنند تا از ایجاد حفره کاملاً جلوگیری شود.
چرا سیلانت ها ایده خوبی برای کودکان هستند؟
مورد برای سیلانت های دندان افراد بزرگسال
تعداد کمی از افراد بدون ایجاد حفره به بزرگسالی می رسند. بر اساس گزارش مؤسسه ملی تحقیقات دندانپزشکی و جمجمه صورت، 92 درصد از افراد بزرگسال 20 تا 64 ساله پوسیدگی دندان (حفره) داشته اند. و گرچه افراد بزرگسال ممکن است به اندازه کودکان خردسال مستعد پوسیدگی نباشند، اما دچار حفره های جدید می شوند. در واقع، انجمن دندانپزشکی آمریکا اشاره می کند که “با بالا رفتن سن، وارد دور دوم سال های مستعد پوسیدگی می شویم”.
درست مانند کودکان، دندان هایی که حفره ها و شیارهای زیادی دارند ممکن است افراد بزرگسال را مستعد پوسیدگی کنند. سابقه خانوادگی و وراثت نیز نقش دارد، همانطور که دندان قروچه (براکسیسم) می تواند مینای دندان را از بین ببرد. حتی اگر افراد بزرگسال بیشتر در مورد مسواک زدن و نخ دندان کشیدن نظم و انضباط داشته باشند، بهداشت دهان و دندان هنوز برای برخی افراد اولویت اصلی نیست. و فقط به این دلیل که فردی بالغ است به این معنا نیست که رژیم غذایی او الزاماً بسیار بهتر از زمان کودکی است.
افراد بزرگسال گذشته از عادات بد غذایی و دندانی، ممکن است به دلیل برخی مسائل مرتبط با سلامتی و پیری دچار پوسیدگی دندان شوند.
همان مقاله ADA ذکر شده در بالا بیان کرد که بیش از 500 دارو وجود دارند که باعث خشکی دهان می شوند. این ممکن است یک عارضه جانبی بی ضرر به نظر برسد، اما بزاق به طور طبیعی دهان را از باکتری هایی که باعث ایجاد حفره می شوند پاک می کند. خشکی دهان مشکل بسیاری از افراد با بالا رفتن سن است. افراد بزرگسالی که به طور منظم از داروهای مختلف استفاده می کنند، می توانند حتی بیشتر در معرض پوسیدگی قرار گیرند.
بیماران مسن یا ناتوانی که برای مراقبت از دندان های خود به کمک نیاز دارند، ممکن است از سیلانت های دندان افراد بزرگسال بهره مند شوند. شرایطی مانند ALS، MS، یا زوال عقل ممکن است حفظ سلامت دهان و دندان خود را برای فرد دشوار کند. سن، به طور کلی، همچنین می تواند دندان ها را ضعیف کند و آنها را بیشتر در معرض پوسیدگی دندان قرار دهد.
نه تنها رعایت منظم ویزیت های دندانپزشکی در طول زندگی مهم است، افراد بزرگسالی که احتمال بیشتری برای ایجاد پوسیدگی دارند ممکن است بخواهند از سیلانت های دندانی استفاده کنند.
مورد برای سیلانت های دندان افراد بزرگسال
آیا سیلانت دندان برای شما مناسب است؟
اگر یک بیمار بزرگسال احساس می کند که ممکن است از سیلانت های دندانی سود ببرد، نخستین گام مشورت با دندانپزشک است. سیلانت های دندانی حدود 30 تا 50 دلار برای هر دندان هزینه دارند که کمتر از پر کردن حفره است. با این حال، در بیشتر موارد، آنها اتخابی هستند، بنابراین بیمه دندانپزشکی ممکن است در صورتحساب کمکی نکند. یکی دیگر از عواملی که ارزش قیمت را دارند یا نه، وضعیت دندان ها است. اگر بیمار در حال حاضر به دلیل حفره های گذشته، پرکردگی های زیادی داشته باشد، سیلانت ها ممکن است فایده چندانی نداشته باشند.
سیلانت های دندانی جایگزینی برای خوب مسواک زدن و نخ دندان کشیدن یا معاینات منظم دندانپزشکی نیستند. بیماران همچنان باید به خوبی از بهداشت دهان و دندان خود مراقبت کنند. اما برای برخی از افراد بزرگسال، دریافت سیلانت های دندانی می تواند محافظت کافی را برای حفظ سلامت دندان ها و عاری نگهداشتن آنها از حفره ها ارائه دهد.
چرا بعد از مسواک زدن برای خوردن باید 30 دقیقه صبر کرد؟
/0 نظرها/در دستهبندی نشده, مقالات عمومی دندانپزشکی, مقالات مراقبت از دهان و دندان /توسط دکتر امید امیربندهدر این نوشته می خوانید:
بسیاری از دندانپزشکان توصیه می کنند 30 دقیقه بعد از مسواک زدن قبل از نوشیدن هر چیزی صبر کنید. اما چرا این دوره انتظار ضروری است؟ وقتی خیلی زود بعد از مسواک زدن آب می خورید چه اتفاقی می افتد؟ در این مقاله، دلایل این توصیه رایج دندانپزشکی را با عمق بیشتری بررسی خواهیم کرد و خطرات بالقوه عدم رعایت آن را توضیح خواهیم داد.
نحوه عملکرد مسواک زدن دندان ها
برای درک اینکه چرا دندانپزشکان پیشنهاد می کنند بعد از مسواک زدن منتظر بمانید، ابتدا بررسی کنید که مسواک زدن چگونه دندان های شما را تمیز می کند.
بنابراین به طور خلاصه، مسواک زدن به شستشوی فیزیکی بعلاوه مواد شوینده شل کننده پلاک برای حذف کامل پلاک ایجاد کننده بیماری ها از سطوح مینای دندان متکی است. فلوراید نیز برای تقویت مینای دندان باقی می ماند.
نحوه عملکرد مسواک زدن دندان ها
چرا باید 30 دقیقه بعد از مسواک زدن برای نوشیدن صبر کرد؟
با در نظر گرفتن روند حذف پلاک در مسواک زدن، در اینجا سه دلیل اصلی وجود دارد که دندانپزشکان توصیه می کنند قبل از مصرف نوشیدنی حداقل 30 دقیقه پس از مسواک زدن صبر کنید.
جلوگیری از فرسایش مینای دندان
از شستن فلوراید خودداری کنید.
همانطور که قبلاً اشاره شد، فلوراید یک ماده مهم خمیر دندان است که مینای دندان را تقویت می کند. اما فلوراید به زمان کافی برای انتشار در ساختار کریستالی مینا و ترکیب شدن در هیدروکسی آپاتیت، ترکیب معدنی اصلی مینا، نیاز دارد.
یک نوشیدنی بلافاصله پس از مسواک زدن می تواند فلوراید باقی مانده روی دندان ها را قبل از اینکه فرصت جذب کامل به مینای دندان را پیدا کند، زودتر از موعد شسته یا رقیق کند.
به همین دلیل است که شستشوی دهان با آب بلافاصله پس از مسواک زدن نیز توصیه نمی شود – فلوراید محافظ را قبل از اینکه بتواند مفید باشد، از بین می برد.
دادن حداقل 30 دقیقه زمان برای جذب فلوراید به آن کمک می کند تا به تقویت و معدنی سازی مجدد مینا کمک کند تا در برابر پوسیدگی مقاوم تر شود.
کاهش غذاها و نوشیدنی های ایجاد کننده لکه
بسیاری از غذاها و نوشیدنی ها مانند قهوه، چای، شراب قرمز، آب زغال اخته و نوشابه حاوی رنگدانه هایی هستند که می توانند به مرور زمان دندان ها را لکه دار کنند. دندان های شما بلافاصله پس از مسواک زدن صفحه تمیزتری دارند زیرا لایه پلاک لکه دار به تازگی پاک شده است. مصرف مواد غذایی یا نوشیدنی های لک کننده دندان خیلی زود پس از مسواک زدن به رنگدانه های آنها اجازه می دهد تا به منافذ میکروسکوپی ایجاد شده در مینای دندان در حین مسواک زدن نفوذ کنند. این کار به سرعت لکه ها را تثبیت می کند.
30 دقیقه منتظر ماندن برای خوردن یا نوشیدن بعد از مسواک زدن، شروعی تازه را فراهم می کند و از ماندن سریع لکه ها جلوگیری می کند. البته، یک رژیم غذایی متعادل شامل این نوشیدنی ها در حد اعتدال برای سلامت کلی خوب است. اما تأخیر کوتاه مدت آنها پس از مسواک زدن به محدود کردن ایجاد لکه های دندان کمک می کند.
چرا باید 30 دقیقه بعد از مسواک زدن برای نوشیدن صبر کرد؟
واقعا چقدر باید منتظر بمانید تا چیزی بنوشید؟
واقعاً چه مدت باید برای نوشیدن صبر کنید. زمان تأخیر 30 دقیقه ای یک دستورالعمل کلی است که بر اساس میانگین زمان های معدنی شدن مجدد مینا و جذب فلوراید است. اما آیا همه باید 30 دقیقه کامل صبر کنند؟
زمان مورد نیاز عمدتاً به دو عامل بستگی دارد:
این جدول چگونگی تأثیر این عوامل بر زمان انتظار ایده آل را خلاصه می کند:
در اینجا جدول بازسازی شده است:
مینای سالم و ضخیم
25 تا 30 دقیقه برای نوشیدنی های نسبتاً اسیدی
بالای 30 دقیقه برای نوشیدنی های بسیار اسیدی
مینای نازک تر، ضعیف تر
بالای 30 دقیقه برای نوشیدنی های اسیدی خفیف
از مسواک زدن بلافاصله پس نوشیدنی های بسیار اسیدی خودداری کنید.
همانطور که نشان داده شد، افرادی که مینای قوی و معدنی خوبی دارند، احتمالاً در هنگام مصرف نوشیدنی های غیر اسیدی یا فقط کمی اسیدی، دوره انتظار را اندکی کاهش می دهند.
با این حال، افرادی که دارای نقص مینای دندان یا مینای نازک تر هستند، باید قبل از قرار دادن مینای ضعیف تر خود در معرض نوشیدنی های اسیدی مدت بیشتری صبر کنند.
و برای نوشیدنی های بسیار اسیدی مانند نوشیدنی های ورزشی، همه باید سعی کنند حداقل 30 دقیقه صبر کنند تا به مینای دندان زمان بیشتری برای تقویت مجدد بدهند.
در مورد استفاده از دهانشویه چطور؟
در مورد زمان انتظار استفاده از دهانشویه ها قبل از نوشیدن، نگران کننده نیست. علت این است که دهانشویه ها برخلاف خمیر دندان ها، آنقدر روی دندان باقی نمی مانند که به دوره جذب نیاز داشته باشند.
دهانشویه هایی مانند نمونه هایی که حاوی فلوراید هستند، قبل از نوشیدن هر چیزی مناسب هستند. چرخاندن مختصر آن و بیرون ریختن آن باعث می شود تا یک دوره کوتاه از حذف پلاک باقی مانده و قرار گرفتن در معرض فلوراید بدون باقی ماندن چیزی روی دندان ها انجام شود.
نکته اصلی این است که پس از مسواک زدن قبل از استفاده از هر دهانشویه حداقل 30 دقیقه صبر کنید. این اجازه می دهد تا خمیر دندان باقی مانده روی مینای دندان شما زمان کافی را داشته باشد تا ابتدا اثرات محافظتی خود را ارائه دهد.
واقعا چقدر باید منتظر بمانید تا چیزی بنوشید؟
آیا نوشیدن خیلی زود می تواند به دندان های شما آسیب برساند؟
آیا صرف نظر از زمان انتظار پس از مسواک زدن واقعاً برای سلامت دهان و دندان شما مضر است یا فقط یک نگرانی جزئی است؟ اگر خیلی زود مشروب می خورید نمی توانید دوباره مسواک بزنید؟
خطرات نوشیدن منظم الکل بلافاصله پس از مسواک زدن عبارتند از:
در حالی که گهگاه نوشیدن زود هنگام بلافاصله به دندان های شما آسیب نمی زند، انجام منظم آن خطرات فوق را بزرگ تر کرده و احتمال پوسیدگی دندان را افزایش می دهد.
و مسواک زدن مجدد بلافاصله پس از نوشیدن به طور کامل خطرات را جبران نمی کند، زیرا می تواند به تدریج مینای دندان را از طریق مسواک زدن بیش از حد فرسوده کند.
نکاتی برای یادآوری زمان انتظار 30 دقیقه ای
در اینجا چند نکته برای ایجاد عادت 30 دقیقه ای انتظار بعد از مسواک زدن آورده شده اند:
خلاصه نکات اصلی
استراتژی های ساده مانند تایمر یادآور، دور نگه داشتن نوشیدنی ها و تنظیم برنامه های روزمره می تواند به یادآوری زمان انتظار 30 دقیقه ای پس از مسواک زدن کمک کند.
نکاتی برای یادآوری زمان انتظار 30 دقیقه ای
سؤالات متداول
چرا دقیقاً 30 دقیقه در مقابل یک بازه زمانی کوتاه تر یا طولانی تر؟
توصیه 30 دقیقه ای ده ها سال پیش به عنوان یک دوره انتظار متوسط معقول از تحقیقات دندانپزشکی در مورد اینکه چه مدت طول می کشد تا مینای دندان آسیب پذیر پس از مسواک زدن دوباره سفت شود ظاهر شد. در حالی که یک قانون مطلق نیست، 30 دقیقه زمان جذب فلوراید را امکان پذیر می کند و در عین حال از زمان انتظار بیش از حد طولانی که افراد کمتر از آن پیروی می کنند جلوگیری می کند. این یک دستورالعمل ساده و به یاد ماندنی ارائه می کند که برای اکثر افراد به خوبی کار می کند.
آیا نوشیدن آب بلافاصله بعد از مسواک زدن اشکالی ندارد؟
در حالی که آب دارای pH خنثی است که مینای دندان را فرسوده نمی کند، نوشیدن آن به سرعت می تواند مقداری از فلوراید باقی مانده روی دندان را قبل از جذب کامل، زودتر از موعد شستشو دهد. حداقل 10 تا 15 دقیقه صبر کردن برای نوشیدن آب ساده مفید است. اگر خیلی تشنه از خواب بیدار می شوید، ابتدا یک جرعه کوچک بنوشید، سپس مسواک بزنید و قبل از نوشیدن بیشتر 30 دقیقه صبر کنید.
اگر به اندازه کافی صبر نکنم، می توانم بعد از نوشیدن دوباره مسواک بزنم؟
به طور کلی اگر نوشیدن بعد مسواک زدن فقط گاهی اوقات اتفاق می افتد، لازم نیست بلافاصله پس از نوشیدن خیلی زود مسواک بزنید. فقط در مورد صبر کردن کامل 30 دقیقه بعد از دفعه بعدی مسواک زدن کوشا باشید. مسواک زدن مکرر بعد از نوشیدن می تواند به مرور زمان مینای دندان را فرسوده کند.
آیا استفاده از دهانشویه ها درست قبل از نوشیدن مناسب است؟
آری، دهانشویه ها به یک دوره انتظار قبل از نوشیدن نیاز ندارند. برخلاف خمیر دندان، دهانشویه برای مدت طولانی روی دندان ها باقی نمی ماند. برای مدت کوتاهی آن را بچرخانید، تف کنید، و می توانید در هر زمانی بنوشید. فقط مطمئن شوید که قبل از استفاده از دهانشویه، 30 دقیقه بعد از مسواک زدن صبر کنید تا خمیر دندان ابتدا زمان لازم برای محافظت کامل از مینای دندان شما را داشته باشد.
چه نوشیدنی هایی درست بعد از مسواک زدن بی خطر هستند؟
تنها نوشیدنی های رایج با PH خنثی که مصرف آنها بلافاصله پس از مسواک زدن بی خطر است، آب ساده و شیر است. حتی در این صورت، یک دوره انتظار کوتاه همچنان بهتر است تا امکان جذب کامل فلوراید فراهم شود. برای محافظت از مینای دندان، همیشه باید از هر چیز اسیدی حداقل تا 30 دقیقه پس از مسواک زدن اجتناب شود.