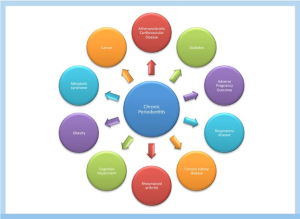
عوامل خطری که احتمال بیماری لثه را افزایش می دهند
در این نوشته می خوانید:
عوامل خطر مختلفی وجود دارند که ممکن است در ایجاد و یا پیشرفت بیماری پریودنتال نقش داشته باشند. مهم است که با پریودنتیست خود در مورد عوامل خطر بالقوه صحبت کنید تا هم او بتواند بیماری شما را به اندازه کافی طبقه بندی کرده و طرح درمان مناسب را ایجاد کند و هم شما بتوانید عوامل قابل کنترلی که در ایجاد این بیماری نقش دارند را تحت کنترل درآورید.
در این مقاله قصد داریم به بررسی شواهدی بپردازیم که نقش بالقوه عوامل خطر قابل اصلاح و غیرقابل اصلاح مرتبط با بیماری پریودنتال است. نتیجه گیری در خصوص درک علل و عوامل بیماری زا بیماری پریودنتال برای شناخت و درک عوامل خطر مرتبط مهم است. از آنجا که بیماری پریودنتال چند عاملی است، مدیریت مؤثر بیماری مستلزم درک روشنی از همه عوامل خطر مرتبط است.
پریودنتیت چیست؟
پریودنتیت یکی از شایع ترین بیماری ها است و مشخصه ویژه آن تخریب بافت همبند و استخوان تکیه گاه دندان در پی واکنش التهابی میزبان ثانویه به عفونت توسط باکتری های پریودنتال است. پریودنتیت شدید، که ممکن است منجر به از دست دادن دندان شود، در 5 تا 20 درصد از اکثر جمعیت بالغ در سراسر جهان یافت می شود. کودکان و نوجوانان ممکن است به هر یک از اشکال مختلف پریودنتیت مانند پریودنتیت تهاجمی، پریودنتیت مزمن و پریودنتیت به عنوان تظاهرات بیماری های سیستمیک مبتلا شوند.
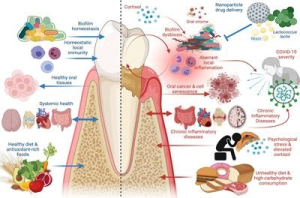
در حال حاضر به طور کلی توافق شده است که تقریباً همه اشکال بیماری پریودنتال در نتیجه عفونت های میکروبی مختلط رخ می دهند که در آن گروه های خاصی از باکتری های بیماری زا همزیستی دارند. شواهد در مورد نقش بالقوه عوامل خطر قابل اصلاح و غیر قابل اصلاح مرتبط با بیماری پریودنتال بررسی شده اند. درک عوامل خطر برای عمل بالینی ضروری است.
عوامل خطر بیماری پریودنتال
عوامل خطر قابل اصلاح
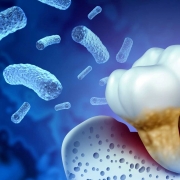
میکروارگانیسم ها و بیماری های پریودنتال
میکروبیوم باکتریایی دهان شامل بیش از 700 فیلوتیپ مختلف است که تقریباً 400 گونه در پلاک زیر لثه یافت می شود. میکرو فلور زیر لثه در پریودنتیت می تواند صدها گونه باکتری را درون خود جای دهد اما تعداد اندکی از آنها با پیشرفت بیماری مرتبط هستند و از نظر علت شناسی مهم در نظر گرفته شده اند. پلاک زیر لثه ای ناشی از عمیق شدن پاکت های پریودنتال، تحت تسلط گونه های بی هوازی گرم منفی و اسپیروکت ها است. شواهد قوی Porphyromonas gingivalis و Aggregatibacter actinomycetemcomitans را در علت شناسی پریودنتیت افراد بزرگسال دخیل می دانند. علاوه بر این، Bacteroides forsythus، Prevotella intermedia، Peptostreptococcus micros، و Fusobacterium nucleatum به شدت با پیشرفت پریودنتیت در افراد بزرگسال مرتبط هستند.
کشیدن تنباکو
شواهد بسیاری برای بالاتر بودن سطح بیماری پریودنتال در میان افراد سیگاری وجود دارند. استعمال دخانیات اثر مخرب قابل توجهی روی بافت های پریودنتال دارد و نرخ پیشرفت بیماری پریودنتال را افزایش می دهد. عوامل خطر از جمله مصرف دخانیات، پاسخ میزبان به چالش باکتری در پلاک دندان میکروبی را تغییر می دهد. به نظر می رسد افراد سیگاری مبتلا به بیماری پریودنتال در مقایسه با افراد غیرسیگاری، علائم کمتری از التهاب بالینی و خونریزی لثه را نشان می دهند. این را می توان با این واقعیت توضیح داد که نیکوتین باعث انقباض عروق موضعی، کاهش جریان خون، اِدِم و علائم بالینی التهاب می شود. دریافته شده است که گیرنده استیل کولین نیکوتین نقش مهمی در ایجاد پریودنتیت مرتبط با نیکوتین ایفا می کند.
دیابت
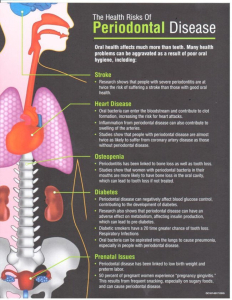
یکی از علائم دهانی مهم دیابت، التهاب لثه و پریودنتیت است. بیماران مبتلا به دیابت نوع 1 یا نوع 2 تشخیص داده نشده یا ضعیف کنترل شده، بیشتر در معرض خطر بیماری پریودنتال قرار دارند. مطالعات زیادی وجود دارند که ارتباط بین دیابت و افزایش حساسیت به عفونت های دهان از جمله بیماری پریودنتال را نشان می دهند. پریودنتیت همچنین در بیماران دیابتی که کنترل ضعیفی روی بیماری خود دارند با سرعت بیشتری پیشرفت می کند و شروع بیماری در سنین پایین به عنوان یک عامل خطر برای بیماری های شدیدتر در نظر گرفته می شود. برعکس، اکثر بیماران دیابتی که بیماری آنها به خوبی تحت کنترل قرار دارد می توانند سلامت پریودنتال را حفظ کنند و به درمان پریودنتال پاسخ مطلوبی خواهند داد.
علیرغم اختلاف نظر در مورد این موضوع در متون علمی، به نظر می رسد که تأثیر کنترل قند خون با روش درمان پریودنتال مرتبط باشد. بسیاری از مطالعات به تأثیر درمان پریودنتال روی کنترل قند خون بیماران دیابتی پرداخته اند.
بیماری قلب و عروقی
معقول بودن بیولوژیکی ارتباط بین بیماری های پریودنتال و بیماری های قلبی عروقی به خوبی مورد مطالعه قرار گرفته است و شامل برخی از مکانیسم های احتمالی زیر است: غلظت بالای کلسترول و عملکرد باکتری های دهان در روند تصلب شرایین یا مشارکت پروتئین های فاز حاد که ممکن است در پریودنتیت مزمن افزایش یابند. مکانیسم های بیولوژیکی متعددی برای توضیح ارتباط بین بیماری های پریودنتال و بیماری های قلبی عروقی پیشنهاد شده اند. بنابراین، پریودنتیت احتمالاً می تواند باعث بوجود آمدن یک واکنش التهابی سیستمیک شود و سزاوار توجه بیشتر است.
بیماری پریودنتال به دلیل منبع غنی گونه های میکروبی زیر لثه و پاسخ میزبان می تواند مستعد بیماری عروقی باشد. علاوه بر این، ما باید آگاه باشیم که این بیماری ها در بسیاری از عوامل خطر مشترک هستند و شباهت های آشکاری با مکانیسم های پاتوژنیک اساسی وجود دارند.
پریودنتیت، صرف نظر از بیماری های عروق کرونر، با افزایش سطح پروتئین واکنشی C و فیبرینوژن همراه است. علاوه بر این، شواهدی وجود دارند که نشان می دهند افزایش سطوح نشانگرهای سیستمیک التهاب، مانند پروتئین واکنشی- C (CRP) و اینترلوکین- 6 (IL-6)، با بیماری های قلبی عروقی مرتبط است.
باکتریم ناشی از پریودنتیت و بیماری های دندانی به عنوان علت اصلی اندوکاردیت عفونی شناخته شده است. به طور خاص، بیمارانی که تحت عمل جراحی دریچه قلب قرار گرفته اند، خطر قابل توجه اندوکاردیت عفونی تهدید کننده زندگی دارند. مطالعات اپیدمیولوژیک و میکروبیولوژیکی به این مفهوم اعتبار داده اند که بیماری پریودنتال ممکن است یک عامل خطر جداگانه برای بیماری های قلبی عروقی، بیماری عروق مغزی، و زایمان زودرس نوزادان کم وزن باشد.
محققان نشان داده اند که بیماری پریودنتال یکی دیگر از عوامل خطر احتمالی و مستقل برای بیماری عروق مغزی، بویژه برای سکته مغزی ایسکمیک است. برخی از مطالعات هیچ رابطه ای بین پریودنتیت و بیماری ایسکمیک قلب پیدا نکرده اند.
اختلالات ناشی از داروها
برخی از داروها به طور قابل توجهی جریان بزاق را کاهش می دهند. اینها شامل داروهای ضد فشار خون، مسکن های مخدر، برخی آرام بخش ها و مسکن ها، آنتی هیستامین ها و ضد متابولیت ها هستند. داروهای دیگر، بویژه آنهایی که به شکل مایع یا جویدنی هستند که حاوی قند افزوده هستند، pH و ترکیب پلاک را تغییر می دهند، و باعث می شوند که این ماده بیشتر به سطوح دندان بچسبد.
داروها می توانند یک عامل کمک کننده در بیماری های پریودنتال باشند. داروهایی مانند داروهای ضد تشنج، عوامل مسدود کننده کانال کلسیم، و سیکلوسپورین ممکن است باعث رشد بیش از حد لثه شوند.
استرس
بیمارانی که استراتژی های رفتاری کافی برای کنترل استرس ندارند (مقابله دفاعی)، بیشتر در معرض خطر بیماری پریودنتال شدید قرار دارند. استرس با این عوامل همراه است: بهداشت نامناسب دهان، افزایش ترشح گلوکوکورتیکوئید که می تواند عملکرد سیستم ایمنی را کاهش دهد، افزایش مقاومت به انسولین، و به طور بالقوه افزایش خطر پریودنتیت. مردانی که گزارش شده است به صورت روزانه عصبانی هستند، در مقایسه با مردانی که به ندرت گزارش شده بود که عصبانی هستند، 43 درصد بیشتر در معرض خطر ابتلا به پریودنتیت قرار دارند. مطالعات نشان داده اند برخی از شاخص های بیماری پریودنتال مانند از دست دادن دندان و خونریزی لثه با استرس کاری و فشارهای مالی مرتبط هستند.
چاقی
گزارش شده است که چاقی یک عامل خطر مهم برای ابتلا به بیماری پریودنتال است. چندین توضیح برای ارتباط بین چاقی و بیماری پریودنتال در افراد بزرگسال جوان ارائه شده اند. افراد جوان تر ممکن است الگوهای غذایی متفاوتی نسبت به شرکت کنندگان مسن تر در مطالعه داشته باشند. تحقیقات در مورد روندهای غذایی در نوجوانان در سنین 11 تا 18، کاهش قابل توجهی در مصرف میوه های خام و سبزیجات غیر از سیب زمینی، که منابع ویتامین C هستند، را نشان می دهد. علاوه بر این، نوجوانان مصرف کلسیم خود را کاهش داده و مصرف نوشیدنی های گاز درا و آبمیوه های غیر مرکبات را افزایش داده اند. این برای سلامت دهان و دندان ها بسیار مهم است زیرا دریافت اندک کلسیم و ویتامین C در رژیم غذایی، با بیماری پریودنتال مرتبط است. افرادی که کمتر از مقدار مجاز رژیم غذایی توصیه شده (RDA) کلسیم و ویتامین C مصرف می کنند، نرخ ابتلای آنها به بیماری پریودنتال اندکی بالاتر است.
عوامل خطر غیر قابل تغییر
پوکی استخوان
بسیاری از مطالعات انجام شده تا به امروز نشان می دهند که بین پوکی استخوان اسکلتی و تحلیل رفتن استخوان رابطه وجود دارد، تا جایی که پوکی استخوان بعد از یائسگی ممکن است منجر به استئوپنی دندانی شود که فک ها و بویژه فک پایین را درگیر می کند. پوکی استخوان به طور قابل توجهی با تحلیل رفتن شدید استخوان کرستال آلوئولار و شیوع موارد پریودنتیت در زنان یائسه مرتبط بود. مروری بر رابطه بین استئوپنی، تحلیل رفتن استخوان دهان و بیماری پریودنتال، به این نتیجه رسید که استئوپنی در نشان دادن بیماری پریودنتال نقش ایفا می کند. این بررسی نشان دهنده ارتباط مستقیم بین استئوپنی اسکلتی و فک پایین و تحلیل رفتن ارتفاع استخوان کرستال آلوئولار و از دست دادن دندان در زنان یائسه بود.
در تحقیق دیگر تأکید شد که تمایز بین استئوپنی (که به طور کلی تحت عنوان کاهش استخوان طبیعی مینرالیزه شده- معدنی شده- تعریف شده است)، پوکی استخوان بعد از یائسگی (بیماری که جمعیت مسن تر را بین سنین 50 تا 70 سال تحت تأثیر قرار می دهد)، پوکی استخوانی که جمعیت مسن تر را تحت تأثیر قرار می دهد و منجر به شکستگی های پروگزیمال فمور می شود، مهم است. پریودنتیت و استئوپنی ممکن است عوامل اتیولوژیک مشترکی داشته باشند که ممکن است مستقیماً هر دو فرآیند بیماری را تحت تأثیر قرار دهند یا تعدیل کنند.
اختلالات خونی
رشد بیش از حد هموراژیک لثه با یا بدون نکروز، یکی از تظاهرات اولیه شایع لوسمی حاد است. بیماران مبتلا به لوسمی مزمن ممکن است تغییرات پریودنتال مشابه اما کمتر شدیدی را تجربه کنند. شیمی درمانی یا درمان همراه با پیوند مغز استخوان نیز ممکن است روی سلامت لثه تأثیر منفی بگذارند.
پاسخ میزبان
پریودنتیت مزمن شامل فعل و انفعالات پیچیده بین عوامل میکروبی و میزبان های حساس است. اجزاء باکتریایی مانند لیپوپلی ساکاریدها lipopolysaccharides و سیتوکین ها cytokines باعث فعال شدن ماکروفاژها macrophages برای تولید سیتوکین هایی مانند اینترلوکین (IL)-1 و فاکتور نکروز تومور (TNF) می شوند. این سیتوکین ها باعث فعال شدن فیبروبلاست هایی می شوند که در بافت های پریودنتال به سمت متالوپروتئینازهای ماتریکس (MMP ها) (یک فعال کننده پلاسمینوژن plasminogen) قرار دارند، که می تواند پلاسمین plasmin را فعال کند. پلاسمین، به نوبه خود، می تواند برخی دیگر از انواع MMP های نهفته را فعال کند، در حالی که مهارکننده های بافتی متالوپروتئینازها (TIMP ها) می توانند MMP های فعال را غیرفعال کنند. در میان افراد مستعد، تظاهرات طولانی مدت و بیش از حد باکتریایی MMP ها باعث تخریب بیشتر کلاژن می شود، که جزء اصلی ماتریکس پریودنتال است.
MMp-8 و -9 از لکوسیت های پلی مورفونکلئر (PMN) آزاد می شوند و مسئول بخش قابل توجهی از تخریب ناشی از پاسخ میزبان هستند. MMP-13 نیز با تخریب ماتریکس کلاژنی استخوان پس از دمینرالیزه شدن استخوان توسط استئوکلاست ها، جذب استخوان را تسهیل می کند. در یک تحقیق دیگر، افزایش سطوح پلاسمایی MMP-8 و MMP-9 در بیماران مبتلا به پریودنتیت مزمن گزارش شد و بر اهمیت درمان پریودنتال برای جلوگیری از افزایش سطوح MMP-8 و –9 که با بسیاری از بیماری های سیستمیک، بویژه اختلالات قلبی عروقی همراه است، تأکید شد. یک بررسی اخیر در مورد عوامل خطر قابل اصلاح به این نتیجه رسید که سیگار کشیدن و دریافت کالری زیاد با افزایش نشانگرهای سیستمیک التهاب ارتباط دارد و از طریق مکانیسم های مختلف بیولوژیکی می تواند تنظیم ژن را اصلاح کند.
تغییرات هورمونی زنان
نوسانات هورمونی در بیماران زن ممکن است وضعیت سلامت پریودنتال آنها را تغییر دهد. چنین تغییراتی ممکن است در طول دوران بلوغ، چرخه قاعدگی، بارداری یا یائسگی رخ دهند. تغییرات همچنین ممکن است با استفاده از داروهای ضد بارداری خوراکی همراه باشند. قابل توجه ترین تغییرات پریودنتال در دوران بارداری اتفاق می افتند، زیرا بخش قابل توجهی از زنان باردار از التهاب لثه بارداری رنج می برند. زنان تحت درمان جایگزین هورمونی (HRT) و داروهای ضد بارداری خوراکی، افزایش التهاب لثه را تجربه می کنند. با استفاده از داروهای ضد بارداری خوراکی، این افزایش التهاب لثه عمدتاً به مدت زمان استفاده مربوط می شود، زیرا پیشنهاد شده است که استفاده طولانی مدت از داروهای ضد بارداری خوراکی ممکن است روی پریودنشیوم تأثیر مخرب داشته باشند.
بارداری
محققان دریافتند که از دست رفتن چسبندگی پریودنتال به طور قابل توجهی در بین مادران نوزادان PLBW در مقایسه با مادران نوزادانی که در دوره طبیعی متولد می شوند بیشتر است.
به طور مشابه، چندین مطالعه دیگر نشان دهنده تأثیر نامطلوب بیماری پریودنتال بر روند بارداری بوده اند. توصیه شده است که بیماری پریودنتال ممکن است خطر تولد نوزادان نارس با وزن کم (PLBW) را افزایش دهد. تصور می شود که این نتیجه اثر واسطه های بیولوژیکی فرآیندهای التهابی مانند پروستاگلاندین E2 و TNF باشد. لیپوپلی ساکاریدlipopolysaccharide محصول باکتریایی شایع نیز ممکن است نقش محرکی در تغییر نامطلوب دوره بارداری داشته باشد.
ویژگی های ریسک
سن
مطالعات متعدد نشان می دهند که شیوع و وخامت بیماری پریودنتال با افزایش سن افزایش می یابد. میانگین سالانه تحلیل رفتن استخوان در میان افرادی که در اوایل 70 سالگی هستند 28/0 میلی متر است، در مقایسه با افراد 25 ساله، که 07/0 ملی متر است. افزایش شدت بیماری پریودنتال و تحلیل رفتن استخوان با افزایش سن، احتمالاً به بازه زمانی مربوط است که در آن بافت های پریودنتال در معرض پلاک باکتریایی قرار گرفته اند، و در تصور می شود که سوابق دهانی فرد را به صورت یکجا منعکس می کند. مطالعات بیشتری که در برخی از کشورهای توسعه یافته انجام شده اند نشان دهنده تغییر الگوهای پیشرفت بیماری پریودنتال هستند.
این مطالعات نشان داده اند که تخریب پیشرفته پریودنتال و تحلیل استخوان به ندرت در افراد زیر 40 سال دیده می شود. یافته های مشابه حتی در افراد مسن نیز مشاهده شده اند. مطالعات در میان افراد مسن نشان داده اند که بیماری پریودنتال پیشرفته تنها بخش کوچکی از این گروه سنی را تحت تأثیر قرار می دهد. با این حال، در میان افراد مبتلا به بیماری پیشرفته، با افزایش سن، تجزیه بیشتری اتفاق می افتد.
جنسیت
مطالعات متعدد گزارش کردند که تخریب پریودنتال در بین مردان در مقایسه با جمعیت زنان بسیار بیشتر است. دلایل این تفاوت های جنسی مشخص نیستند، اما گمان می رود که مربوط به ناآگاهی از بهداشت دهان و دندان باشد که معمولاً در بین مردان مشاهده می شود. با این حال، رابطه مشاهده شده بین جنسیت و بیماری آشکار نیست و قوی و ثابت تلقی نمی شود. بنابراین، جنسیت ممکن است یک عامل جمعیت شناختی باشد، که ممکن است با تأثیر عوامل دیگر تداخل داشته باشد و باید برای بررسی بیماری کنترل شود.
وضعیت اجتماعی و اقتصادی (SES)
ارتباط احتمالی بین بیماری پریودنتال و وضعیت اجتماعی- اقتصادی در چندین مطالعه یافت شد. وضعیت لثه به وضوح با SES پایین مرتبط است، اما رابطه بین SES و پریودنتیت کمتر مستقیم است. می توان مطمئن بود که سلامت لثه در افراد با تحصیلات عالی و درآمد مطمئن تر بهتر است. SES یک عامل قابل تغییر است و می توان آن را در مدل های چند متغیره برای بیماری بررسی کرد.
تحصیلات و نژاد
بیماری پریودنتال با سطح تحصیلات رابطه متقابل دارد. هر چه سطح تحصیلات بالاتر باشد، بیماری های پریودنتال کمتر می شود. مطالعات متعددی که شامل جمعیت های نژادی مختلف هستند، تفاوت هایی را در ظهور بیماری پریودنتال پیدا کرده اند. یک بار دیگر، نژاد یک عامل قابل تغییر نیست، و برخی از اختلافات در ظاهر بیماری ممکن است با تفاوت در سایر عوامل خطر بین جمعیت ها قابل توضیح باشد.
ملاحظات ژنتیکی
مطالعات، عوامل خطر ژنتیکی همراه با پریودنتیت را نشان می دهند. ژنوتیپ کامپوزیت IL-1 به طور قابل توجهی با شدت پریودنتیت افراد بزرگسال ارتباط دارد. همچنین تأیید می شود که هم ژنوتیپ IL-1 و هم سابقه سیگار کشیدن عوامل خطر عینی برای بیماری پریودنتال را در یک محیط مطب خصوصی فراهم می کنند. در حال حاضر دو شکل عمده پریودنتیت مزمن و پریودنتیت تهاجمی وجود دارند. خطر پریودنتیت به طور مساوی بین جمعیت تقسیم نمی شود. واضح است که پریودنتیت به شدت یک گروه پرخطر را تحت تأثیر قرار می دهد که حدود 10 تا 15 درصد از جمعیت را تشکیل می دهند، که در آنها بیماری به سرعت از ژنژیویت مزمن به پریودنتیت مخرب پیشرفت می کند. این خطر افتراقی برای پریودنتیت با عناصر ارثی مستعد بودن سازگار است، اما شواهد مستقیم برای نقش ژنتیکی متفاوت در پریودنتیت از چندین منبع می آید.
بسیاری از مقالات، تجمع خانوادگی بیماری های پریودنتال را گزارش می دهند، اما به دلیل اصطلاحات مختلف، سیستم های طبقه بندی، و فقدان روش های استاندارد معاینه بالینی، مقایسه مستقیم گزارش ها دشوار است. گرچه بیماری پریودنتال در طول بازه زمانی این تحقیقات بارها تغییر کرده است، اکثر گزارش های خانوادگی برای پریودنتیت، به اشکال شروع زودرس مربوط می شوند که اکنون پریودنتیت تهاجمی نامیده می شود. گزارش های مربوط به ماهیت خانوادگی اشکال مزمن پریودنتیت کمتر هستند، گرچه مطالعات آلمانی در مورد ماهیت خانوادگی اشکال مزمن پریودنتیت از اوایل قرن بیستم بررسی شده است. این تجمع در خانواده ها به شدت نشان دهنده یک استعداد ژنتیکی است. باید در نظر داشت که الگوهای خانوادگی ممکن است منعکس کننده قرار گرفتن در معرض عوامل محیطی شایع در این خانواده ها باشد.
بنابراین، در نظر گرفتن عوامل خطر محیطی و رفتاری مشترک در هر خانواده مهم است. اینها شامل تحصیلات، گروه بندی اجتماعی- اقتصادی، بهداشت دهان، انتقال احتمالی باکتری ها، بروز بیماری های مزمن مانند دیابت، و ویژگی های محیطی مانند سیگار کشیدن غیرفعال و بهداشت هستند. برخی از این عوامل مانند سبک زندگی، رفتار و تحصیلات ممکن است تحت کنترل ژنتیکی باشند و بر استانداردهای بهداشت دهان و دندان تأثیر بگذارند. تعاملات پیچیده بین ژن ها و محیط نیز باید در ارزیابی خطر خانوادگی بیماری های پریودنتال در نظر گرفته شوند.
در پریودنتیت مزمن، فنوتیپ یا ویژگی های بیماری تا دهه سوم زندگی به طور قابل توجهی ظاهر نمی شود، در حالی که، در اشکال تهاجمی بیماری پریودنتال، تظاهرات می توانند در دهه های اول، دوم، سوم و چهارم رخ دهند. این تنوع در ظاهر شدن علائم قابل توجه بیماری، تشخیص را دشوار می کند، نه تنها در اعلام اینکه آیا بیمار از این بیماری رنج می برد، بلکه در تشخیص بیمارانی که از بیماری رنج نمی برند و تمایز بین بزرگسالان و اشکال تهاجمی پریودنتیت. مشکلات همراه با تمایز بالینی بیماری پریودنتال در ژنتیک پزشکی غیرمعمول نیست، زیرا مشکلات مشابه در مطالعه سایر صفات ارثی با شروع تأخیری بوجود می آیند.
پروتئین واکنشی C
اهمیت نقش کلسترول در پیش بینی خطر حمله قلبی در افراد به ظاهر سالم، مدت هاست که شناخته شده است. اما نیمی از حملات قلبی در میان افرادی رخ می دهد که کلسترول بالایی ندارند. همچنین، عوامل خطر کلاسیک CVD نمی توانند تمام تغییرات در بروز موارد CVD را توضیح دهند. در نتیجه علاقه فزاینده ای به شناسایی نشانگرهای اضافی خطر کرونری وجود دارد. یک گزینه احتمالی، پروتئین واکنشی C (CRP) است، گرچه این پروتئین بخشی از پاسخ طبیعی بدن به عفونت و التهاب است. برخی از مطالعات اخیر، سطوح بالای CRP را در میان مبتلایان به پریودنتیت گزارش کرده اند. در مطالعه ای دیگر، سطوح قابل توجه بالاتری از CRP در میان افراد بزرگسال مبتلا به پریودنتیت، بویژه در میان افرادی که مکان های فعال تری داشتند، گزارش شدند. شرکت کنندگان در مطالعه همچنین ارتباط مثبتی بین سطوح بالای CRP (بیشتر از 3میلی گرم در لیتر) و وخامت پریودنتیت گزارش کردند.
پریودنتیت یک واکنش التهابی بافت های نگهدارنده دندان مانند رباط پریودنتال، سمنتوم و استخوان آلوئولار به باکتری های بی هوازی گرم منفی است. واسطه های التهابی میزبان محلی، در پاسخ به اندوتوکسین های باکتریایی، فعال می شوند که به نوبه خود پاسخ التهابی موضعی را آغاز می کنند و در نهایت منجر به پاسخ آنتی بادی سرم به باکتری می شوند. عفونت های باکتریایی اغلب ممکن است یک محرک قوی برای یک پاسخ فاز حاد سیستمیک ایجاد کنند که ممکن است منجر به افزایش تولید پروتئین های فاز حاد مانند CRP، ماکروگلوبولین macroglobulin و آمیلوئید سرم serum amyloid شود.
در یک مطالعه اخیر، مشخص شد که غلظت hs-CRP و IL-6 در سرم بیماران مبتلا به پریودنتیت به طور قابل توجهی بالاتر بود و درمان پریودنتال باعث کاهش سطوح سرمی hs-CRP و IL-6 شد. افزایش سطوح CRP در بین مبتلایان به پریودنتیت نشان می دهد که پریودنتیت همچنین ممکن است اثرات سیستمیک با واسطه سیتوکین داشته باشد که به نوبه خود ممکن است در آتروژنز دخیل باشد. این ممکن است به نوبه خود به توضیح شرایطی کمک کند که در آن عفونت های دندانی ممکن است پاسخ التهابی سیستمیک را تحریک کنند و در نتیجه، افراد «به ظاهر سالم» را در معرض خطر ابتلا به بیماری های قلبی عروقی قرار دهد.
بسیاری از آثار موجود در تحقیقاتی که در گذشته انجام شده اند، تجمع خانوادگی بیماری های پریودنتال را گزارش می دهند، اما به دلیل اصطلاحات مختلف، سیستم های طبقه بندی و فقدان روش های استاندارد معاینه بالینی، مقایسه مستقیم گزارش ها دشوار است. گزارش های مربوط به ماهیت خانوادگی اشکال مزمن پریودنتیت کمتر است، گرچه مطالعات در مورد ماهیت خانوادگی اشکال مزمن پریودنتیت از اوایل قرن بیستم توسط محققان بررسی شده است. این تجمع در خانواده ها به شدت نشان دهنده یک استعداد ژنتیکی است. باید در نظر داشت که الگوهای خانوادگی ممکن است منعکس کننده قرار گرفتن در معرض عوامل محیطی رایج در این خانواده ها باشد.
نتیجه گیری
درک عوامل اتیولوژیک و بیماری زای بیماری پریودنتال برای شناخت و درک عوامل خطر مرتبط مهم است. از آنجا که بیماری پریودنتال چند عاملی است، مدیریت مؤثر بیماری مستلزم درک روشنی از همه عوامل خطر مرتبط است.





پیگیریها
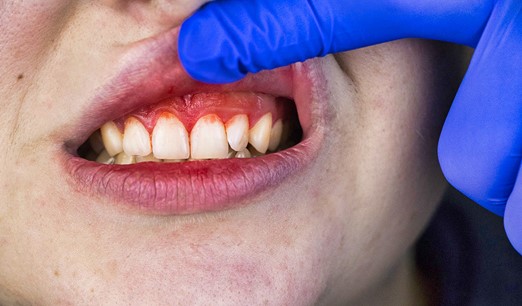
[…] بیماری لثه – نفوذ مداوم باکتری در زیر لثه های متورم ممکن است بدتر شود و به عفونت های شدید به نام پریودنتیت تبدیل شود. […]
[…] بیماری لثه در درجه اول به دلیل تجمع پلاک، یک لایه چسبناک از باکتری ایجاد می شود که روی دندان ها تشکیل می شود. در حالی که کشیدن سیگار، تغییرات هورمونی و برخی شرایط پزشکی می توانند خطر ابتلا به بیماری لثه را افزایش دهند، بهداشت ضعیف دهان و دندان شایع ترین علت است. […]
[…] های دندانی حتی نسبت به دندان های طبیعی در برابر بیماری های لثه آسیب پذیرتر هستند، بنابراین اگر نتوانید به طور کامل […]
پاسخ دهید
میخواهید به بحث بپیوندید؟مشارکت رایگان.