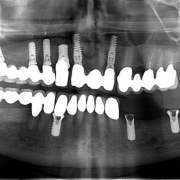
تأثیر بیماری ها بر ایمپلنت دندانی
در این نوشته می خوانید:
بیماری های سیستمیک می توانند تأثیر فوری و دراز مدت روی روند بهبود و نیز تشخیص بیماری های مربوط به ایمپلنت های دندانی داشته باشند، اما برای مشکلاتی که آنها بوجود می آورند راهکارهایی نیز وجود دارد. نخستین قانون این است که انتخاب بیماران باید با دقت انجام شود. کل طرح درمان باید به شکلی خاص و بر اساس سوابق پزشکی بیمار چیده شود، و روش های کلی درمان اعمال نشوند- افراد مختلف ممکن است نیاز به تغییر طرح درمان بر اساس نیازهای پزشکی فردی آنها داشته باشند. اگر به خوبی و به دقت در مورد سوابق پزشکی فکر شود، هم متخصص و هم بیمار مجبور نخواهند بود در آینده با شکست های پیچیده مواجه شوند.
با این حال، برخی موارد، علیرغم طراحی دقیق و به کار گیری یک الگوی درمانی مناسب، نتایج غیر منتظره (هم خوب و هم بد) به بار خواهند آورد. گاهی اوقات، نمونه با شکست مواجه می شود حتی قبل از آنکه جراح از آن مطلع باشد.
درک شرایط پزشکی و نکات دارویی و تداخل ها برای هر جراحی کاشتی حیاتی است، و لازم است این اطلاعات پیوسته به روز رسانی شوند. هر جراحی که اجرا می شود، هر فلپی (تکه بافت) که برداشته می شود، هر ایمپلنتی که کاشته می شود، هر جراحی پیوندی که انجام می شود، و هر موردی که احیاء می شود؛ باید به دقت برنامه ریزی و اجرا شود تا برای بیمار موفقیت آمیز و بی خطر باشد. در این مقاله بر آنیم تا برخی بیماری های سیتمیک اصلی را پوشش دهیم که می توانند روی درمان کاشت ایمپلنت های دندانی تأثیر داشته باشند- اما توصیه می شود مطالعات بیشتری در این خصوص صورت گیرد تا اطلاعات بیتری در این زمینه کسب شود و به درمان قابل پیش بینی تر این موارد نزدیک تر شویم.
درمان سرطان
شیمی درمانی و یا پرتو درمانی سر و گردن برای درمان سرطان، اغلب می توانند این مناطق را از نظر دفاع میزبان تحت تأثیر قرار دهند. کاشت ایمپلنت زمانی با مشکل مواجه می شود که بیمار به صورت فعال تحت شیمی درمانی یا رادیو گرافی قرار داشته باشد. دوز بالای پرتو افکنی به سر و گردن می تواند خونرسانی به استخوان های دهان را کاهش دهد، که حتی پس از آنکه پرتو افکنی متوقف می شود نیز ادامه خواهد داشت. تحقیقاتی که در گذشته انجام شده اند حاکی از این هستند که نرخ شکست ایمپلنت های دندانی در استخوان هایی که تحریک شده اند بالاتر است؛ با این حال، وقتی دوز پرتو کمتر از 45Gy است، نرخ شکست کاهش پیدا می کند.
واکنش جراحی تومورهای دندانی می تواند منجر به محدود شدن مقدار استخوان شود، که باعث خواهد شد کاشت ایمپلنت های دندانی حتی پس از فرایند پیوند استخوان نیز دشوار باشد. اینها عواملی هستند که می توانند خطرات شکست را افزایش دهند و لازم است در مرحله طراحی درمان با دقت به آنها توجه شود. سوابق نشان می دهند که نرخ شکست ایمپلنت های دندانی معمولاً در ماگزیلا (17.4%) در مقایسه با مندیبل (4.4%) بالاتر است.
در استخوان هایی که در گذشته تحریک شده اند، اکثر شکست های ایمپلنت های دندانی کمتر از 4 سال پس از کارگذاری اتفاق می افتند. به طور کلی، نرخ نجات ایمپلنت های دندانی در استخوانی که پرتو افکنی شده است، به طور میانگین تقریباً 76% است. بنابراین، اگر بیمار پرتو درمانی دریافت کرده باشد، جراحان کاشت ایمپلنت و بیماران باید انتظار نرخ موفقیت کمتری را داشته باشند.
یک تأثیر منفی رادیوگرافی استئورادیونکروز osteoradionecrosis (ORN) است، که معمولاً با اکسیژن هایپربار (پر فشار) درمان می شود تا خونرسانی به بافت افزایش پیدا کند و رگ زایی را ارتقاء بخشد. این منجر به بالا رفتن نرخ نجات ایمپلنت های دندانی و پایین آمدن مشکلات در برخی گزارشات خواهد شد، گرچه همه مطالعات همین نتایج مثبت را نشان نمی دهند. بنابراین هیچ توصیه جامعی وجود ندارد که در این رابطه بتوان ارائه داد.
در نتیجه، تا زمانی که بیمار تحت شیمی درمانی یا پرتو درمانی است، هر گونه جراحی ایمپلنت دندانی باید به تأخیر بیفتد. از آنجا که در طول شیمی درمانی خطر خونریزی، بروز عفونت، موکوزیت و بروز زخم بالاتر است، تنها زمانی که مرحله حاد شیمی درمانی به پایان رسیده باشد، فرد می تواند به فکر چنین درمانی باشد.
اگر بیمار در گذشته نزدیک شیمی درمانی شده است، پروفیلاکسی (طب پیشگیری) با آنتی بیوتیک معمولاً در نظر گرفته می شود. جراح باید همیشه قبل از طراحی درمان کاشت ایمپلنت با انکولوژیست (متخصص سرطان) بیمار مشورت نماید، مخصوصاً زمانی که پرتو درمانی انجام شده است، تا منطقه هایی که پرتو درمانی شده اند و نیز دوز مورد استفاده مشخص شوند.
اگر محل کاشت ایمپلنت خارج از منطقه پرتو درمانی باشد (مثلاً مناطقی از دهان که پرتو به آنها تابانده می شود)، نرخ موفقیت ایمپلنت های دندانی به اندازه بیماران سالم قابل پیش بینی خواهد بود. خطر بروز عفونت در بیماران سرطانی می تواند می تواند بالاتر باشد، بنابراین، هر گونه بیماری پریودنتال، پوسیدگی، و التهابی باید هر چه سریع تر حذف شوند. بعلاوه، در برنامه مشورت با انکولوژیست بیمار باید نجات بیمار گنجانده شود، همانطور که در برخی موارد بیمار می تواند چندین سال بعد از درمان به زندگی خود ادامه دهد.
کاشت دریچه مصنوعی قلب
بیماری دریچه قلب مستقیماً نتیجه کاشت ایمپلنت های دندانی را تحت تأثیر قرار نمی دهد؛ با این حال، نیاز اصلی، پیشگیری از اندوکاردیت عفونی احتمالی است. از آنجا که بافت های قلب می توانند در این بیماران آسیب ببینند، مخصوصاً دریچه قلب آنها، خطر اندوکادیت عفونی با منشاء باکتریایی می تواند بالا باشد.
شستشو پیش از جراحی با کلرهگزیدین، و نیز استفاده پیشگیرانه از آنتی بیوتیک ها می تواند مفید باشد. در این بیماران، در صورتی که هر گونه عفونتی اطراف ایمپلنت های دندانی تداوم پیدا کند لازم است گام های ضروری هر چه سریع تر برداشته شوند، از جمله خارج کردن ایمپلنت دندانی (عفونت) تحت دقیق ترین شرایط. بیمارانی که کاشت دریچه مصنوعی قلب داشته اند، برای پیشگیری از بروز عفونت باید در مورد رژیم غذایی خود دقیق و سخت گیر باشند.
عفونت میوکاردیت
بیمارانی که بیماری های قلبی عروقی دارند، می توانند هر شکلی از این شرایط را از خود نشان دهند: فشار خون بالا، تنگی عروق، بیماری عروق کرونر قلب، آترواسکلروز یا تصلب شریان، و نارسایی احتقانی قلب. از سوی دیگر، این شرایط می تواند روی جریان خون و اکسیژن به محل جراحی تأثیر داشته باشد، در نتیجه بهبودی را تحت تأثیر قرار دهد. بیماری ایسکمی قلب (بیماری عروق کرونر قلب) می تواند خود را به شکل آنژین یا عفونت میوکاردیت (MI) نشان دهد.
این می تواند منجر به بروز درد شدید در فک ها، گردن، و بازوی چپ شود، و اکثر مرگ ها ظرف 12 ساعت نخست اتفاق می افتد. اگر بیمار در برابر عفونت میوکاردیت دوام بیاورد، بهبود ممکن است چند ماه، و یا حتی یک سال، طول بکشد؛ بنابراین، توصیه می شود که هر گونه جراحی برنامه ریزی شده ای برای کاشت ایمپلنت های دندانی 6 تا 12 ماه به تعویق بیفتد، زیرا ممکن است سلامت عمومی فرد را به خطر بیندازد.
برخی مطالعات حاکی از این هستند که بیماری که به خوبی بهبود پبدا کرده باشد، بدون هیچ خطری ایسکمی، 6 هفته پس از آن می توانند تحت جراحی قرار بگیرند. جراح باید با پزشک بیمار مشورت نماید، و لازم است یک ارزیابی دقیق صورت بگیرد.
پروتکل هایی که در این موارد باید دنبال شوند عبارتند از:
- فشار خون و نظارت روی وضعیت قلب
- کاربرد اکسیژن
- استفاده از داروهای مسکن قبل از جراحی
- کنترل استرس و اضطراب
- بیهوشی عمیق
- داروهای خواب آور اولیه حاوی نیترات
به طور کلی، دو عامل اصلی کنترل درد و مدیریت استرس هستند. جراح باید اطلاعات کافی در مورد همه داروهای بیمار داشته باشد، از جمله داروهای ضد انعقاد، حل کننده های لخته های خون، و باید از خطرات و مزایای در نظر گرفتن ایمپلنت های دندانی در مقایسه با وقفه در مصرف این داروها آگاه باشند.
سکته مغزی
یک وقفه در جریان خون به بافت های مغز می تواند منجر به پایین آمدن سطح اکسیژن و گلوکز شود، که منجر به ایسکمی عصبی و علائم و نشانه های عصبی می شود، و می تواند منجر به آسیب های بازگشت ناپذیر به بافت مغز شود.
چهار پدیده متفاوت بر اساس طول آنها، به قرار زیر توصیف شده اند:
- حمله ایسکمی گذرا Transient ischemic attack
- نقص عصبی ایسکمی برگشت پذیر Reversible ischemic neurologic defect
- سکته مغزی در حال تکامل Stroke in evolution
- سکته مغزی کامل Completed stroke
به طور کلی، سکته ها بر اساس منشاء پاتوژنیک آنها به دو دسته سکته های ایسکمیک ischemic و هموراژیک hemorrhagic تقسیم می شوند. نمود ظاهری سکته در دهان عبارت است از تغییر یا از دست دادن احساس و فلج یک طرفه صورت، از دست رفتن کنترل روی ساختار صورت، که منجر به افزایش ترشحات دهان، استفراق، و نیز ناتوانی در درست حرف زدن می شود. مشکلات مربوط به نقص در بلع، (بلع دشوار) نیز می توانند منجر به قرار گیری بد ابزارها در نتیجه کاهش وزن شود.
علاوه بر این، روی بهداشت دهان نیز تأثیر منفی خواهد داشت، و منجر به پوسیدگی دندان ها و بروز بیماری های پریودنتال خواهد شد. به تعویق انداختن هر گونه جراحی کاشت ایمپلنت برای شش ماهه نخست اقدام خوبی است زیرا بیمارانی که سکته داشته اند، باید طی مرحله نخست بهبود، مشکلات زیادی را تحمل کنند، و استرس و عدم اشتیاق آنها به مراقبت می تواند جراحی کاشت ایمپلنت آنها را تا مقدار زیادی تحت تأثیر قرار دهد.
بررسی و ارزیابی بند آمدن خون در بیمارانی که داروهای ضد انعقاد خوراکی مصرف می کنند ضروری است. جراحان تا میزان زیادی پذیرفته اند که به جای قطع داروهای ضد انعقاد خون، تکنیک های جراحی آتروماتیک همراه با داروهای انعقاد خون موضعی برای کنترل خونریزی باید مد نظر قرار بگیرند. برای نسبت نرمال بین المللی انعقاد خون (INR- مقیاس انعقاد خون) بالای 5/3 و جراحی های پیچیده تر، قبل از انجام هر جراحی باید با پزشک بیمار مشورت نمود.
جراحان دهان و دندان باید بدانند تداخل داروهای ضد انعقاد خوراکی و داروهای دندانی خاص (مانند مترونیدازول، تتراسایکلین، و اریترومایسین) می تواند موجب بالا رفتن INR شود. برای این بیماران، تجویز داروهای جایگزین و نظارت دقیق و نزدیک INR هنگام مصرف یک داروی خاص حیاتی است.
دیابت
به لحاظ نظری، وقتی نوبت به کاشت ایمپلنت های دندانی می رسد، بیماران دیابتی که کنترل خوبی روی قند خون دارند، می توانند مانند بیماران سالم تحت درمان قرار بگیرند. با این حال، وقتی بیمار دیابتی است، باید به فکر تغییراتی بود که در بدن اتفاق می افتند، و هنگام کاشت ایمپلنت های دندانی آنها را مد نظر قرار داد.
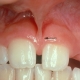
به طور کلی، دیابت با بیماری های میکرو- و ماکرو وسکیولار، افزایش خطر عفونت، و تأخیر یا تغییر در روند بهبود همراه است، که می تواند مکنجر به عوارض پس از جراحی شود. وقتی در بیماران دیابتی، ایمپلنت های دندانی در یک منطقه نسبتاً بدون دندان کار گذاشته می شوند، خطر بروز مشکلات بالاتر است زیرا دیابت یک خطر کلیدی برای بیماری پریودنتال است. این می تواند منجر به تغییر به مرور زمان، در نحوه بارگذاری روکش روی ایمپلنت های دندانی شود، همراه با شکست احتمالی.
لازم است پزشک قبل از کاشت ایمپلنت های دندانی، ارزیابی پریودنتال دقیقی روی بقیه دندان ها انجام دهد تا خطر شکست ایمپلنت های دندانی در آینده را پایین بیاورد. تحقیقات نشان می دهند دیابت (مخصوصاً نوع 1) روی حجم استخوان ترابکولار بیماران بیشتر از استخوان کورتیکال تأثیر منفی می گذارد. بنابراین این احتمال بیشتر است که اسئواینتگریشن بیشتر در مناطقی تحت تأثیر منفی قرار بگیرد که استخوان عمدتاً اسفنجی است، از جمله استخوان ماگزیلا. به نظر می رسد، قسمت هایی مانند مندیبل که بیشتر آن را استخوان کورتیکال تشکیل می دهد، کمتر تحت تأثیر قرار بگیرد.
در دبایت نوع 1، وقتی درمان با انسولین برای کنترل بیماری مورد استفاده قرار می گیرد، سطح تماس استخوان با ایمپلنت افزایش قابل توجهی پیدا می کند، که حاکی از اهمیت کنترل خوب قند خون برای اسئواینگریشن است. در نتیجه، داشتن اطلاعات کامل از سوابق پزشکی بیمار و کنترل قند خون، هنگام طراحی درمان برای بیماران دیابتی حیاتی است. عوامل خطر، مانند عفونت ها و بهبود پس از جراحی، می توانند به این بستگی داشته باشند که بیمار چقدر خوب یا چقدر بد بیماری خود را تحت کنترل دارد.
این اتفاق نظر وجود دارد که بیماران دیابتی بیشتر در معرض خطر عفونت (در طول و پس از جراحی) قرار دارند. استفاده از آنتی بیوتیک ها به صورت پیشگیرانه برای جلوگیری از عوارض پس از جراحی، در سراسر دنیا مورد تأیید همه متخصصان قرار گرفته است. دهانشویه های کلرهگزیدین نیز نشان داده اند وقتی پس از جراحی مورد استفاده قرار می گیرند، نرخ نجات هم در بیماران دیابتی و هم در بیماران غیر دیابتی را افزایش می دهند.
مهم است تیم دندانپزشکی وقتی بیمار خوب به نظر نمی رسد یا قند او رو به افزایش است، علائم و نشانه ها را به خوبی تشخیص دهد زیرا این شرایط می تواند زندگی فرد را تهدید کند. قبل از جراحی لازم است اطلاعات کاملی از شرایط پزشکی بیمار کسب شود.









پاسخ دهید
میخواهید به بحث بپیوندید؟مشارکت رایگان.