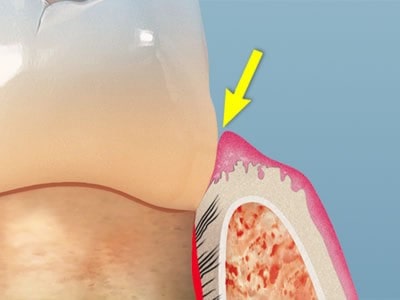
شیار لثه یا ژینژیوال سالکوس چیست؟
1 دیدگاه
/
ژینژیوال سالکوس (یا شیار لثه) آن برآمدگی کوچک در دهان شما است که در آن دندان ها به لثه های شما می رسند. تمیز نگه داشتن آن برای سلامت لثه و دندان بسیار مهم است. بهداشت خوب دهان و دندان مهم است - و هرچه بیشتر در مورد دهان خود بدانید، بهتر می توانید در طول زندگی خود از آن مراقبت کنید.
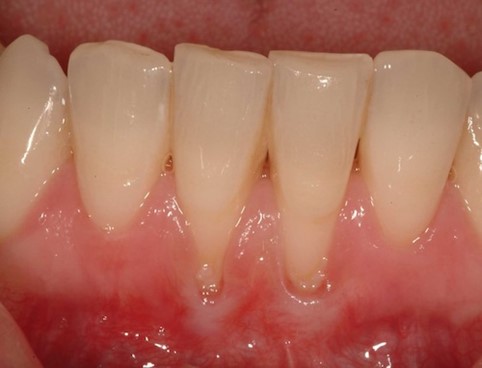
آیا بعد از پیوند لثه می توان بریس های ارتودنسی را دریافت کرد؟
آیا بعد از پیوند لثه می توان بریس های ارتودنسی را دریافت کرد؟ آیا انجام پیوند لثه قبل از دریافت بریس ها ضروری است؟
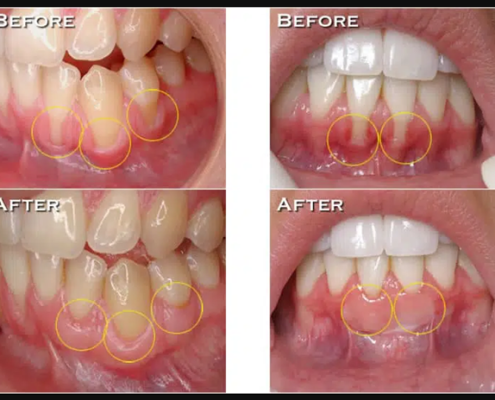
جراحی پیوند لثه برای درمان تحلیل رفتگی لثه
جراحی پیوند لثه برای درمان تحلیل رفتگی لثه چگونه است؟ هزینه پیوند بافت لثه چقدر خواهد بود؟ آیا بار دیگر به پیوند بافت لثه نیاز خواهم داشت؟

شکاف کام و لب یا لب شکری
شکاف کام و لب با چه مشکلاتی همراه هستند؟ شکاف کام و لب چگونه تشخیص داده می شوند؟ لب شکری چگونه و توسط چه متخصصانی درمان میشود؟
پیزوسرجری Piezosurgery در دندانپزشکی چیست؟
پیزوسرجری چه کاربردی در دندانپزشکی دارد؟ پیزوسرجری در چه درمان هایی کاربرد دارد؟ پیزوسرجری چه مزایایی در دندانپزشکی دارد؟

آیا بیماری لثه با فشار خون ارتباط دارد؟
ثابت شده که بیماری لثه موجب افزایش فشار خون می شود. هر چه بیماری لثه حالت وخیم تری داشته باشد، خطر بالا رفتن فشار خون نیز افزایش خواهد یافت.
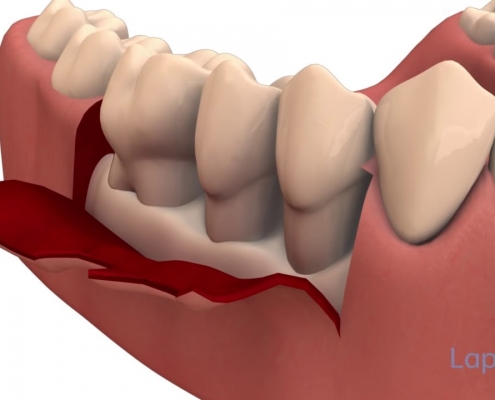
جراحی فلپ لثه
یکی از اهداف اصلی جراحی فلپ حذف یا کاهش خود پاکت ها است.هدف دیگر بازسازی و بازتولید الیاف پریودنتال لیگامان و بافت استخوانی است که ممکن است در نتیجه بیماری از دست رفته باشد.

انواع بی حسی یا بیهوشی در جراحی های دهان
انواع اصلی بی حسی که عموماً در جراحی های دهان استفاده می شوند: آرام بخش ، بی حسی موضعی، داروهای خوراکی ، بی حسی درون وریدی ، بیهوشی عمومی و ...
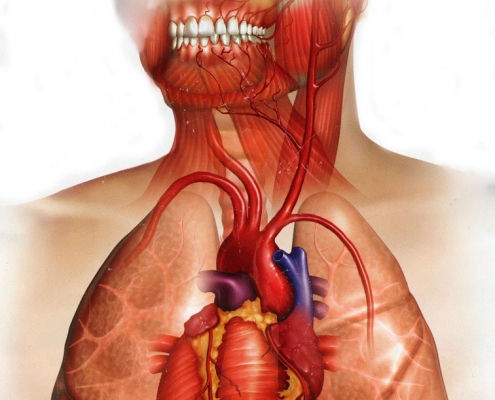
ارتباط بین بیماری لثه و بیماری قلبی
بیماری قلبی یک مشکل جدی در سراسر دنیا است. همین طور بهداشت ضعیف دهان. آیا بهتر مسواک زدن و بهتر نخ دندان کشیدن می تواند قلب سالم تری برای شما به ارمغان بیاورد؟
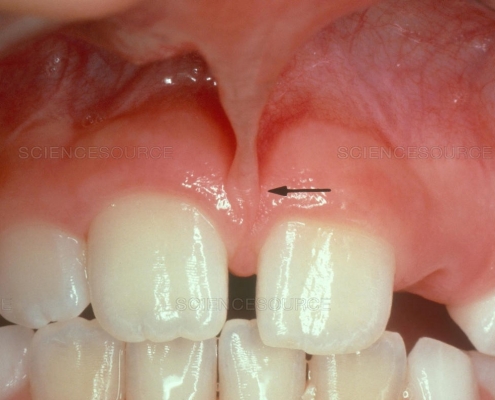
فرنوم و لزوم جراحی فرنکتومی
فرنوم یا فرنولوم بافت همبندی است که دو بخش بدن را به یکدیگر متصل می کند تا در کنار یکدیگر بهتر عمل کنند. جراحی فرنکتومی لب و زبان دو عمل مشهور هستند
