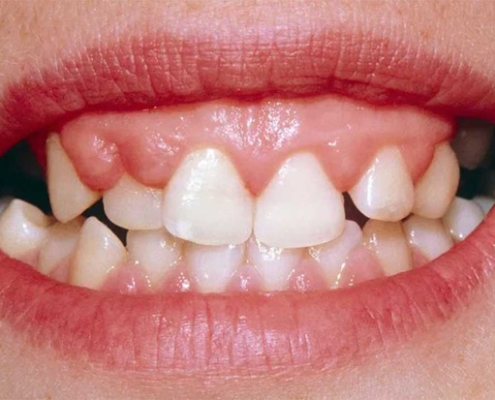
چرا لثه های من روی دندان هایم همپوشانی دارند؟
0 نظرها
/
رشد بیش از حد لثه که در اصطلاح پزشکی به رشد بیش از حد لثه یا هیپرپلازی لثه نیز گفته می شود، وضعیتی است که در آن بافت لثه (جینجیوا) اطراف دندان ها بزرگ و متورم می شود یا بیش از حد رشد می کند. این می تواند منجر به افزایش حجم لثه ها به بیرون و شروع به همپوشانی یا پوشاندن کامل دندان ها شود.
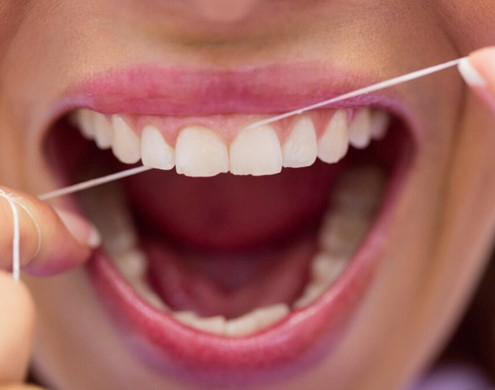
آیا نزدیک شدن به لثه هنگام نخ دندان کشیدن خوب است یا بد؟
وقتی صحبت از نخ دندان می شود، ممکن است به این موضوع فکر کنید که آیا نزدیک شدن به لثه ها خوب است یا بد. برخی افراد از نزدیک شدن به لثه های خود با نخ دندان اجتناب می کنند، در حالی که برخی دیگر معتقدند که برای بهداشت مناسب دهان و دندان این کار لازم است. بنابراین، آیا هنگام استفاده از نخ دندان باید لثه های خود را لمس کرد؟ پاسخ مثبت است، اما با احتیاط.
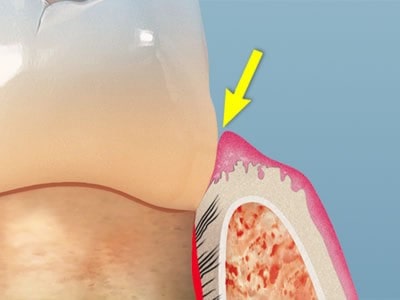
شیار لثه یا ژینژیوال سالکوس چیست؟
ژینژیوال سالکوس (یا شیار لثه) آن برآمدگی کوچک در دهان شما است که در آن دندان ها به لثه های شما می رسند. تمیز نگه داشتن آن برای سلامت لثه و دندان بسیار مهم است. بهداشت خوب دهان و دندان مهم است - و هرچه بیشتر در مورد دهان خود بدانید، بهتر می توانید در طول زندگی خود از آن مراقبت کنید.

آیا استرس و اضطراب می تواند باعث درد لثه شود؟
یکی از ارتباطاتی که تحقیقات در حال بررسی آن هستند، اثرات استرس و اضطراب طولانی مدت بر سلامت لثه است. آیا افزایش هورمون های استرس و اضطراب مزمن می تواند روی مشکلات لثه مانند تورم، حساسیت و خونریزی تأثیر منفی داشته باشد؟ بیایید مکانیسم های احتمالی زیربنای این ارتباط را تجزیه و تحلیل کنیم.

درمان ارتودنسی با الاینرهای شفاف در بیماران مبتلا به پریودنتیت
ارتباط شدیدی بین فشردگی و پریودنتیت وجود دارد، زیرا جابجایی دندان های قدامی در اثر بیماری پریودنتال افزایش می یابد که منجر به فشردگی بیشتر در قوس دندانی پایین می شود، که در نتیجه سلامت پریودنتال را مختل می کند.برای درمان بیماران مبتلا به مال اکلوژن ثانویه یا در افرادی که تشدید مال اکلوژن موجود مرتبط با بیماری پریودنتال وجود دارد، ارتودنسی ترکیب با درمان پریودنتال و پروتز مورد نیاز است.
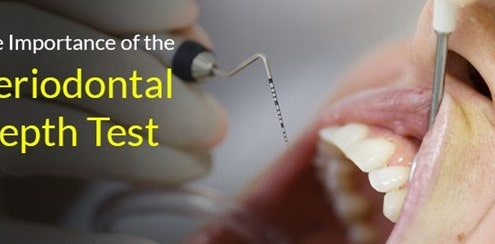
عمق پاکت پریودنتال چقدر باید باشد؟
پاکت های لثه که به نام پاکت های پریودنتال نیز شناخته می شوند، فضاهایی هستند که بین دندان ها و لثه ها ایجاد می شوند. آنها شاخص کلیدی بیماری پریودنتال هستند که روی بافت هایی تأثیر می گذارد که از دندان های شما حمایت می کنند.با دور شدن لثه ها از دندان ها، پاکت هایی در فاصله بین دندان ها ایجاد می شوند. این پاکت ها پر از باکتری می شوند که می توانند به بافت لثه و استخوان فک آسیب بیشتری وارد کنند.
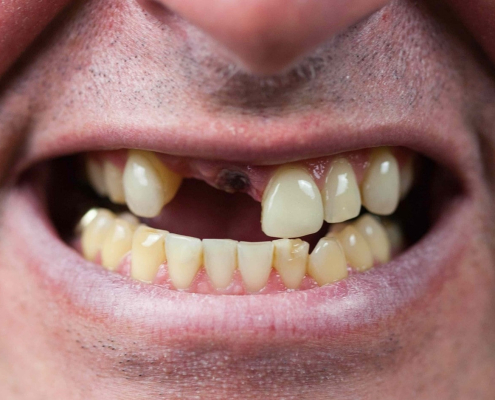
آیا با از دست رفتن دندان بیماری لثه خوب می شود؟
هیچ بیماری لثه ای با برداشتن دندان ها از بین نمی رود، اما خبر خوب این است که بیماری لثه با خود مراقبتی روزانه در منزل از بین می رود.در این مقاله، رابطه بین بیماری لثه و کشیدن دندان را بررسی می کنیم و توضیح می دهیم که چرا کشیدن دندان بیماری لثه را درمان نمی کند و چرا ممکن است در برخی موارد کشیدن دندان ضروری باشد. ما همچنین توضیح می دهیم که چگونه می توانید بیماری لثه را درمان کنید و مانع از دست دادن دندان در منزل شود.

چرا سلامت لثه ها در تمام سنین اهمیت دارد؟
سلامت لثه یک جنبه حیاتی از بهداشت دهان و دندان است که هر مرحله از زندگی افراد را تحت تأثیر قرار می دهد. گرچه اغلب در مکالمات مراقبت های دندانپزشکی، دندان ها مورد توجه قرار می گیرند، اما سلامت لثه ها نیز به همان اندازه مهم است.نادیده گرفتن سلامت لثه ها می تواند منجر به بروز مشکلات دندانی و پزشکی بسیاری شود، از بیماری لثه گرفته تا افزایش خطر مشکلات سیستمیک سلامت.
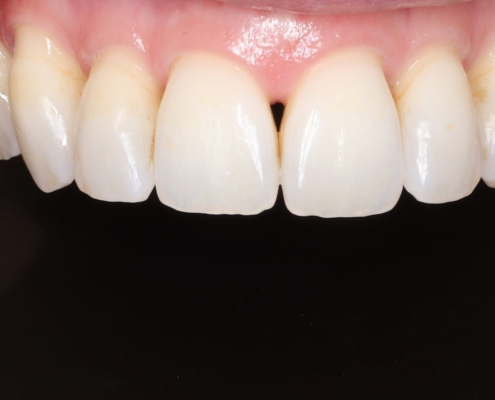
تحلیل رفتن لثه بین دندان ها و ایجاد مثلث سیاه
آیا لثه بین دندان های شما تحلیل رفته است؟ اگر به هر عکس داخل مجله یا تبلیغات نگاه کنید، لبخندهای زیبایی با دندان های یکدست و صاف مشاهده خواهید کرد. لبخندهایی که در این مجلات مشاهده می کنید، بدون هیچ گونه شکاف و فضا هستند. هنگامی که لثه های شما درمان شدند و سلامت خود را بدست آورند، می توان درمان فضاهای تاریک را انجام داد. شما می توانید از طریق یکی از سه گزینه درمانی با این فضاهای سیاه در لبخند خود خداحافظی کنید.
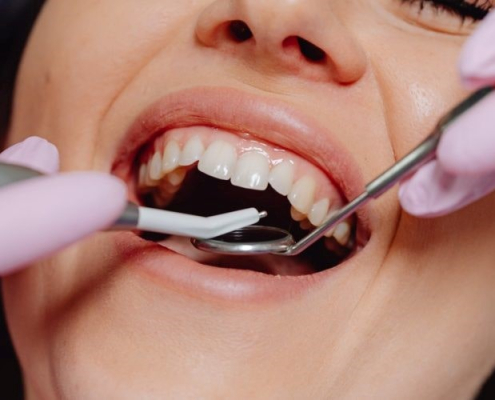
فلپ لثه چیست؟ آیا خود به خود از بین می رود؟
آیا فلپ لثه از بین می رود؟ این یک پرسش متداول است که بسیاری از افراد وقتی متوجه وجود فلپ لثه روی دندان عقل خود می شوند با آن مواجه می شوند. فلپ های لثه که به نام اپرکولا opercula نیز شناخته می شوند، می توانند هنگام رویش جزئی دندان عقل ایجاد شوند. در حالی که برخی از فلپ های لثه ممکن است خود به خود از بین بروند، برخی دیگر ممکن است برای جلوگیری از عفونت و عوارض بیشتر به درمان نیاز داشته باشند.
