دیابت و بیماری دهان و دندان
در این نوشته می خوانید:
دیابت ها یک دسته از بیماری های متابولیک هستند که منجر به بالا رفتن سطح گلوکز خون می شوند و زمانی بروز می یابند که بدن به اندازه کافی انسولین تولید نمی کند یا انسولین را به خوبی استفاده نمی کند. در سراسر دنیا تعداد زیادی از افراد به دیابت مبتلا هستند که از این تعداد شمار زیادی از آنها تشخیص داده نشده باقی مانده اند. از آنجا که دیابت یک بیماری نسبتاً شایع است، پیوسته دندانپزشکان طی کار با بیماران مبتلا به آن مواجه می شوند.
دیابت و انواع آن
دسته بندی دیابت ها بر اساس فرایندهای بیماری زایی صورت می گیرد که می توانند منجر به فقدان مطلق یا فقدان نسبی انسولین شوند، که منجر به بالا رفتن سطح قند خون (هیپرگلیسمی) شوند. انسولین هورمونی است که توسط سلول های بتای لوزالمعده تولید می شود، و برای جذب گلوکز خون توسط سلول ها برای تولید انرژی نیاز است. در صورت فقدان یا کمبود انسولین، یا زمانی که سلول ها به فعالیت های آن غیر حساس می شوند، منجر به بالا رفتن میزان چرخش گلوکز خون می شود. گرچه علل مختلفی برای انواع دیابتی وجود دارد که کمتر شایع هستند، از جمله دیابت در نتیجه مصرف دارو یا مواد شیمیایی خاص، بیماری غدد برون ریز، یا عفونت ها (از جمله ویروس یاخت آماس cytomegalovirus)، اما دو زیر مجموعه دیابت که شیوع بیشتری دارند تحت عناوین دیابت های نوع 1 و 2 شناخته می شوند.
دیابت نوع 1 که پیش از این تحت عنوان دیابت نوجوانی شناخته می شد، نوعی بیماری خود ایمنی مزمن است که در آن سلول های بتا در پانکراس (لوزالمعده) انسولین اندک، یا هیچ انسولینی تولید نمی کنند. تخریب خود ایمنی سلول های بتا شایع ترین دلیل است، اگرچه هر گونه از بین رفتن بافت پانکراس (مانند پانکراتیت، برداشت پانکراس با جراحی) می تواند منجر به وابستگی به انسولین شود. به طور کلی دیابت نوع 1 در افراد کم سن تر (معمولاً کمتر از 25 سال) تشخیص داده می شود و پیش زمینه ژنتیکی قوی دارد. در افرادی که دیابت نوع 1 دارند لازم است انسولین تزریق شود تا سطح قند خون آنها تنظیم شود.
در مقایسه، دیابت نوع 2، 85 تا 90 درصد یا حتی بیشتر از موارد ابتلا به دیابت را تشکیل می دهند و یکی از شایع ترین انواع دیابت های مزمن، و یکی از علل اصلی مرگ و ناتوانی در سراسر دنیا است. مشخصه ویژه دیابت نوع 2 کاهش واکنش بافت های هدف به انسولین، لزوم افزایش سطح انسولین برای داشتن واکنش کافی، بی نظمی تولید انسولین، و مقاومت به انسولین است. دیابت نوع 2 با کاهش وزن شدید، عدم تحرک جسمی، سابقه خانوادگی دیابت و برخی قومیت های خاص همراه است. گرچه برخی افراد مبتلا به دیابت نوع 2 با رژیم غذایی، ورزش، و کاهش وزن می توانند کمک کنند کنترل گلیسمی آنها بهبود پیدا کند، اما ممکن است بیماران به سنتز کننده های انسولین نیاز داشته باشند که کمک می کنند بافت های پیرامونی گلوکز را جذب کنند (از جمله بیگوآنیدها biguanides (متفورمین metformin) یا تیازولیدیندیون thiazolidinediones) یا مواد خوراکی هیپوگلیسمیک که هر دو آزادسازی انسولین را تحریک می کنند (از جمله ترشحات انسولین مانند سولفونیل اوره).
نوع دیگر دیابت بارداری است، وضعیت عدم ثبات سطح گلوکز که در زنان بارداری اتفاق می افتد که در شرایط غیر بارداری دیابت ندارند. دیابت بارداری که در نیمه دوم بارداری اتفاق می افتد، در نتیجه هورمون های جفتی بروز پیدا می کند، و منجر به بروز مقاومت به انسولین و کمبود نسبی انسولین می شود. گرچه دیابت بارداری واقعی در طول دوره پس از زایمان برطرف می شود، اما افرادی که دیابت بارداری داشته اند بعداً در طول زندگی خود بیشتر در معرض خطر ابتلا به دیابت نوع 2 هستند.
اصطلاح “پیش از دیابت” زمانی استفاده می شود که سطوح گلوکز خون بالاتر از حد معمول است، اما برای تشخیص رسمی دیابت به اندازه کافی بالا نیست. “پیش از دیابت” به این معناست که فرد بیشتر در معرض پیشرفت دیابت نوع 2، و نیز بالا رفتن خطر بیماری قلبی و سکته قرار دارد.
گرچه تغییر سبک زندگی شامل کاهش وزن و احتمام ورزیدن به فعالیت های جسمی متوسط می تواند به افراد مبتلا به پیش از دیابت کمک کند بالا رفتن سطح قند خون را به تأخیر بیندازند یا از بروز آن پیشگیری نمایند، اما تخمین زده شده است که حدود 90 درصد از افرادی که به پیش از دیابت مبتلا هستند از آن مطلع نیستند.
علائم و نشانه های دیابت
علائم اولیه دیابت عبارتند از افزایش تشنگی و تعداد دفعات ادرار کردن. دیگر علائم و نشانه ها عبارتند از کاهش وزن بی دلیل، خستگی، تاری دید، افزایش گرسنگی، و زخم هایی که بهبود پیدا نمی کنند.
به طور کلی برای تشخیص دیابت و پیش از دیابت از آزمایش های خون استفاده می شود. تست هایی که استفاده می شوند عبارتند از هموگلوبین A1c، که میزانی برای گلیکوزیلاسیون مولکول های هموگلوبین است، اندازه گیری قند خون ناشتا، و/ یا تست مقاومت انسولین خوراکی است.
مشکلات ناشی از ابتلا به دیابت
به مرور زمان، افرادی که به دیابت مبتلا هستند، آسیب های پیش رونده به اعصاب و عروق خونی را در نتیجه بالا رفتن سطح گردش گلوکز تجربه می کنند، که می تواند موجب افزایش بروز و وخامت مشکلاتی مانند بیماری قلبی، سکته، بیماری های کلیوی، کوری، بیماری های دهان و دندان، و قطع عضو شوند. بعلاوه، دیابت می تواند موجب بالا رفتن احتمال ابتلا به بیماری های دیگر، اختلال در حرکت، افسردگی، و بروز مشکلاتی در طول بارداری شود.
کنترل گلوکز
سه مشکل شایعی ممکن است اتفاق بیفتند وقتی سطوح گلوکز تحت کنترل نیستند عبارتند از هیپوگلیسمی (بالا رفتن قند خون)، هایپرگلیسمی (پایین آمدن قند خون)، و کتواسیدوز (یکی از عوارض خطرناک دیابت که زمانی رخ می دهد که بدن مقدار زیادی اسید به نام کتون در داخل خون تولید می کند).
هیپوگلیسمی شرایطی است که در آن سطوح گلوکز خون به کمتر از حد طبیعی کاهش پیدا می کند. برای بسیاری از افرادی که دیابت دارند، به این معناست که سطح گلوکز خون 70 میلی گرم/ دسیلیتر (mg/dL) یا کمتر است. علاوه بر این، هیپوگلیسمی ممکن است تحت عنوان “شوک انسولین” یا “واکنش انسولین” اشاره شود. اگر هیپوگلیسمی درمان نشود می تواند منجر به بیهوشی، کما، و یا مرگ شود.
موقعیت های مختلفی وجود دارند که می توانند منجر به هیپوگلیسمی شوند:
- تأثیر سوء انسولین یا دیگر داروهای دیابت.
- قطع دریافت مواد غذایی (گرفتن نوبت دندانپزشکی، بیماری/ تهوع، استفراق، اسهال، حذف کردن یا به تأخیر انداختن یک وعده غذایی، و غیره)
- نوشیدن مقدار زیادی الکل بیشتر از مقدار غذای صرف شده.
- و افزایش دور از انتظار/ برنامه ریزی نشده فعالیت های بدنی.
علائم و نشانه ها. علائم هیپوگلیسمی می توانند شامل تغییر در وضعیت ذهنی یا احساسی، یا علائم جسمی باشد.
علائم هیپوگلیسمی خفیف تا متوسط: لرز، عرق، ضربان قلب سریع یا غیر عادی، سر گیجه یا سبکی سر، گرسنگی، عصبانیت، تغییر در رفتار یا شخصیت، سوزن سوزن شدن یا بی حسی لب ها یا زبان، خواب آلودگی، تاری دید، از دست رفتن هماهنگی بدن، سر درد، ضعف، مشکل در تمرکز، گیجی، رنگ پریدگی، تحریک پذیری، خشونت و بداخلاقی.
علائم هیپوگلیسمی شدید: ناتوانی در خوردن یا نوشیدن، صرع یا تشنج، بیهوشی.
درمان هیپوگلیسمی. اگر مشکوک به هیپوگلیسمی هستید، هر چه سریع تر باید درمان صورت بگیرد:
- سطوح قند خون بیمار را با استفاده از گلوکومتر اندازه گیری کنید. سطوح کمتر از 70 mg/dL نشان دهنده هیپوگلیسمی هستند.
- 15 تا 20 گرم کربوهیدرات خوراکی برای خوردن یا نوشیدن به بیمار بدهید، از جمله:
- چهار عدد قرص گلوکز یا یک ژل گلوکز.
- نصف فنجان آب میوه یا نمک معمولی (غیر رژیمی)
- یک قاشق غذا خوری شکر؛ عسل، یا شیره ذرت
- 8 اونس شیر یک درصد چربی
- آبنبات سفت، پاستیل، شیرینی که از صمغ عربی تهیه شده است.
- دو قاشق غذا خوری کشمش.
(توجه داشته باشید که افرادی که به طور همزمان بیماری کلیوی نیز دارند برای 15 گرم کربوهیدرات نباید آبمیوه بنوشند، زیرا حجم پتاسیم بالایی دارد. سیب، انگور، آب قره قاط جایگزین های خوبی هستند.)
- 15 دقیقه صبر کنید سپس سطوح گلوکز خون را مجدداً چک کنید.
- این گام ها را مجدداً تکرار کنید تعا سطوح گلوکز خون به بالای 70 mg/dL برسند.
در موارد وخیم، هیپوگلیسمی می تواند موجب بیهوشی، تشنج، یا کما شود. اگر بیمار دندانپزشکی هشیار نیست یا نمی تواند چیزی بخورد یا بنوشد، کمک های پزشکی اورژانسی باید ارائه شوند. گلوکاگون تزریقی، که به صورت تجویزی در دسترس است، به کبد پیغام می دهد که درون جریان خون گلوکز آزاد کند و می تواند به رساندن سطوح قند خون به سطح معمولی در موارد اورژانسی کمک کند. تا زمانی که منتظر هستید تا کمک برسد، می توانید گلوکاگون را تزریق کنید.
هایپرگلیسمی زمانی اتفاق می افتد که سطوح قند خون به صورت غیر عادی بالا هستند. این اتفاق هر زمانی ممکن است رخ دهد که انسولین به مقدار کافی در جریان خون وجود ندارد یا بدن به درستی از انسولین استفاده نمی کند.
شرایط متعددی هستند که می توانند منجر به هایپرگلیسمی شوند (از جمله پانکراتیت، سندروم کوشینگ، سرطان پانکراس، نارسایی هورمون های آدرنال)، اما این اساساً علامت دیابت است. اگر هایپرگلیسمی درمان نشود می تواند به سیستم های قلبی عروقی، جریان خون، یا عصبی، کلیه ها و چشم ها آسیب برساند. علاوه بر این، می تواند منجر به کند شدن روند بهبود زخم شود. در موارد جدی تر، هایپرگلیسمی شدید یا طولانی مدت می تواند منجر به بروز شرایطی به نام کتواسیدوز شود که می تواند زندگی فرد را به خطر بیندازد.
شرایط متعددی هستند که می توانند منجر به هایپرگلیسمی در افراد دیابتی شوند:
- سطوح پایین انسولین، که می توانند یا زمانی اتفاق بیفتند که انسولین به مقدار کافی استفاده نمی شود (مانند اشتباه در اندازه گیری مقدار انسولین تزریق شده یا اختلال عملکرد پمپ انسولین) یا زمانی که انسولین توسط بدن به صورت مؤثر استفاده نمی شود.
- خوردن بیشتر از مقدار برنامه ریزی شده، یا ورزش کردن کمتر از مقدار برنامه ریزی شده، بر اساس مقدار انسولین دریافت شده.
- استرس، چه جسمی (مانند فرایندهای مربوط به بیماری یا مربوط به پزشکی/ دندانپزشکی)، چه روحی (مانند کشمکش، مشکلات شخصی).
علائم و نشانه ها: علائم هایپرگلیسمی عبارتند از:
- سطوح بالای قند در اوره
- تکرر ادرار
- افزایش تشنگی
- خستگی
- تاری دید
درمان هایپرگلیسمی. تغییرات در سبک زندگی، از جمله بالا بردن فعالیت بدنی یا داشتن رژیم غذایی سالم و حاوی پروتئین کافی، ممکن است به کنترل هایپرگلیسمی کمک کنند.
(توجه داشته باشید افرادی که سطح گلوکز خون آنها بالاتر از 240 mg/dL است باید اوره آنها برای کتون ها مورد بررسی قرار بگیرد. اگر کتون ها وجود داشته باشند، فرد نباید ورزش کند و باید با پزشک خود مشورت کند تا راه های دیگر کاهش سطح قند خون را به وی آموزش دهد.) اگر این تغییرات به حل مشکل هایپرگلیسمی کمک نکنند، ممکن است پزشک داروهای کنونی شما را تغییر دهد یا داروی جدیدی برای شما تجویز کند تا سطوح گلوکز شما را بهتر کنترل نماید.
کتواسیدوز دیایتی. کتواسیدوز دیابتی یکی از شرایط جدی است زمانی می تواند بروز پیدا کند که انسولین به اندازه کافی وجود ندارد تا به بدن کمک کند از گلوکز به اندازه کافی استفاده کند.
کتوسیدوز دیابتی زمانی گسترش می یابد که تعادل بین گلوکز و میزان انسولین به خوبی تحت کنترل قرار نداشته باشد. عموماً بدن گلوکز را متابولیسم می کند تا انرژی تولید کند. وقتی سطح انسولین خیلی پایین باشد، بدن برای تولید انرژی در عوض شروع به در هم شکستن سلول های چربی می کند، که منجر به تولید کتون های اسیدی در خون می شود. تشکیل کتون ها در خون می تواند سمی باشد.
اگر هیچ مداخله ای صورت نگیرد، که معمولاً باید در بیمارستان انجام شود، کما و مرگ می توانند اتفاق بیفتند.
علائم و نشانه ها. علائم کتواکسیدوز عبارتند از:
· دهان بوی میوه می دهد.
· خشکی شدید دهان.
· بالا رفتن سطح گلوکز خون.
· بالا رفتن سطح کتون در ادرار.
· ادرار کردن مکرر.
· تنگی نفس.
· احساس خستگی مداوم.
· خشکی و قرمزی غیر عادی پوست.
· تهوع، استفراق، و دردهای شکمی.
· دشواری در تمرکز یا گیجی.
درمان. اگر وجود کتواکسیدوز مشکوک باشد، فردی که علائم دارد، باید به نزدیک ترین مرکز اورژانس رسانده شود یا پزشک بلافاصله برای معاینه بیمار آورده شود.
نظارت روی سطوح گلوکز. سطوح گلوکز خون می توانند با استفاده از یک قطره از خون در منزل چک شوند. گلوکومتر برای استفاده در موقعیت های مختلف طراحی شده است، از جمله منزل، مطب های دندانپزشکی، و غیره. از آنجا که قرار است از آنها در افراد متعدد استفاده شود، آنها به گونه ای طراحی شده اند که بین استفاده ها به راحتی کاملاً تمیز و ضد عفونی می شوند تا از انتشار عوامل بیماری زا از طریق خون پیشگیری شود. پس از هر بار استفاده، ابزار باید بر اساس دستور العمل های شرکت تولید کننده پاکسازی و ضد عفونی شود.
افراد باید با استفاده از گلوکومتر آشنا باشند تا از خطاهایی پرهیز شود که می توانند روی عدد خوانده شده تأثیر بگذارند، از جمله استفاده نادرست، مشکل با ابزار، یا شناساگرهایی که با ابزار استفاده می شوند، یا مشکلات محیطی مانند کمبود نور. خواندن اشتباه عدد ممکن است زمانی اتفاق بیفتد که نمونه خون بسیار کوچک باشد؛ از محلی گرفته شده باشد که مد نظر شرکت تولید کننده نیست؛ به درستی روی نوار قرار نگرفته است، یا آلوده است.
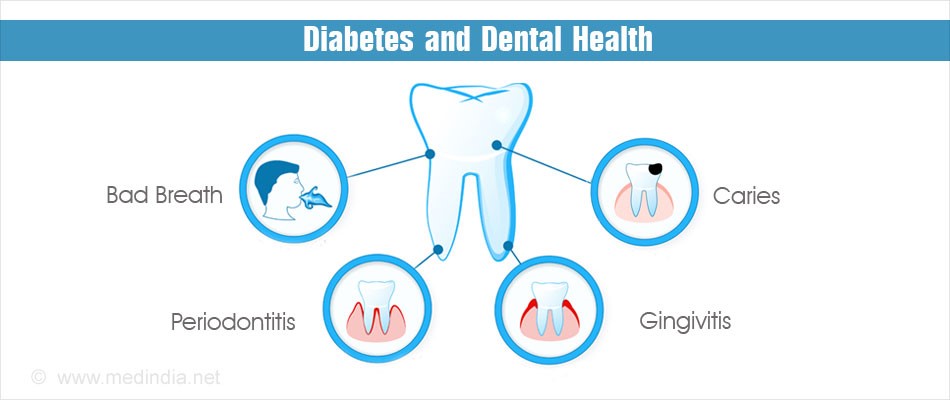
بیماری پریودنتال و دیابت
بیماری دیابت عموماً در افرادی مشاهده می شود که دیابت دارند، و یکی از مشکلات دیابت تلقی می شود. جالب است که، ارتباط بین دیابت و بیماری پریودنتال مشاهده شده است که دو طرفه است، به این معنا که هایپرگلیسمی روی سلامت دهان تأثیر می گذارد، در حالی که پریودنتیت روی کنترل گلیسمیک تأثیر می گذارد (مثلاً HbA1c را افزایش می دهد). علاوه بر این، تحقیقات حاکی از این هستند که پریودنتیت با عدم گلیسمیک منظم همراه است، اما شواهد ناهماهنگ هستند، بویژه در بیمارانی که دیابت نوع 1 دارند. اکثر تحقیقات نشان دهنده ارتباط بین بیماری پریودنتال و بالا رفتن خطر مشکلات مرتبط با دیابت هستند.
دیابت و کشیدن سیگار هد دو ریسک فاکتورهای پریودنتیت تلقی می شوند. شواهدی وجود دارد مبنی بر اینکه، کشیدن سیگار و دیابت ممکن است اثر گذاری مضاعف داشته باشند، گرچه بواسطه بروز تغییرات در میکروبیوم دهان، واکنش های التهابی، مکانیزم های مسئول این مشکل هنوز مشخص نیستند و حتی در مقایسه افراد دیابتی با افراد غیر دیابتی، گزارش داده نشده است که سلامت پریودنتال پیوسته تغییر کرده باشد.
درمان پریودنتال و کنترل گلیسمیک
شواهد متناقض اما گویا وجود دارند مبنی بر اینکه، درمان های پریودنتال، شامل جرمگیری و تسطیح سطح ریشه (روت پلنینگ) ممکن است منجر به بهبود کنترل گلیسمیک شوند. در یک تحقیق مشخص شد پریودنتیت با سطوح بالاتر HbA1c و بدتر شدن مشکلات مرتبط با دیابت در افرادی که دیابت نوع 2 دارند همراه است (البته شواهد کافی برای ارزیابی تأثیر پریودنتیت روی کنترل گلیسمیک در افراد مبتلا به دیابت نوع 1 وجود نداشته است). درمان پریودنتال (از جمله جرمگیری و تسطیح سطح ریشه) به میزان چشمگیری موجب کاهش سطوح HbA1c در سه ماه می شود، البته در 6 ماه این کاهش بیشتر نیز می شود. به طور کلی این اتفاق نظر وجود دارد که بیمارانی که دیابت دارند در کنار کارهای بهداشتی دهان که در منزل انجام می دهند می توانند از مزایای درمان پریودنتال نیز بهره مند شوند.
ملاحظات دندانپزشکی برای بیماران دیابتی
دیابت می تواند در همه افراد و در همه سنین بروز پیدا کند. مانند همه بیماران دیگر، دندانپزشک باید سوابق پزشکی بیمار را بررسی نماید و علائم حیاتی را بگیرد، و علائم و نشانه های عدم کنترل دیابت را بررسی نماید، که ممکن است شایع باشند. نمود ظاهری دیابت کنترل نشده در دهان عبارت است از خشکی دهان، حس سوزش داخل دهان، بهبود ناقص یا با تأخیر زخم های دهانی، افزایش بروز عفونت های وخیم، عفونت های ثانویه با کاندیدیاز، بزرگ شدن غدد بزاقی پاراتیروئید، ژینژیویت، و/ یا پریودنتیت.
به طور کلی، توصیه می شود مراجعات مبتلایان به دیابت صبح انجام شود زیرا معمولاً سطح کورتیزول درون زاد در این زمان بالاتر است؛ زیرا کورتیوزل موجب بالا رفتن سطح قند خون می شود و خطر هیپوگلیسمی پایین تر است. برای بیمارانی که از درمان های انسولین با اثر کوتاه و/ یا بلند استفاده می کنند، جلسات باید به گونه ای برنامه ریزی شوند که همزمان با اوج عملکرد انسولین نباشد، زیرا موجب افزایش خطر هیپوگلیسمی می شود.
حتما باید بیمار قلب از مراجعه وعده غذایی معمول خود را خورده باشد و داروهای خود را طبق برنامه مصرف کرده باشد. اگر جلسه درمان دندانپزشکی به گونه ای برنامه ریزی شده باشد که انتظار برود برنامه غذایی بیمار تغییر کند، لازم است دوز داروهای داروی بیمار با مشورت پزشک او تغییر کند. بیمارانی که دیابت آنها به خوبی تحت کنترل است معمولاً می توانند برای اکثر فرایندهای جراحی طبق معمول مدیریت شوند. اگر مصرف غذای بیماران تحت تأثیر جراحی دهان و دندان قرار بگیرد، یک برنامه برای ایجاد تعادل در داروهای دیابت و مصرف غذا باید از قبل ریخته شود.
دندانپزشکان هنگام درمان بیماران دیابتی که بیماری آنها مقداری تحت کنترل است، باید با احتیاط برخورد کنند. تشخیص بالینی خوب ضروری است زیرا در برخی موقعیت ها درمان های انتخابی دندانی نیاز است به تعویق بیفتند تا زمانی که دیابت بیمار به ثبات و کنترل بهتری برسد. ایمپلنت های دندانی می توانند در بیمارانی کار گذاشته شوند که دیابت آنها به خوبی تحت کنترل است و احتمالاً در افرادی که بیماری آنها تا حد متوسط تحت کنترل باشد. با این حال، نتایج کارگذاری ایمپلنت در بیمارانی که دیابت آنها به خوبی تحت کنترل نیست، قابل پیش بینی نیست، و در صورت امکان باید اجتناب شود.
همکاری با پزشک بیمار ممکن است لازم باشد تا وضعیت سلامت بیمار مشخص شود و طرح درمان دندانپزشکی خوبی می تواند بدون هیچ خطری و با بیشترین تأثیر ریخته شود. پزشک باید نتایج آزمایش خون بیمار را در اختیار دندانپزشک قرار دهد و قبل از فرایند دندانپزشکی وی را از مشکلات دیابتی بیمار مطلع سازد. ممکن است لازم باید پزشک در داروهای بیمار تغییراتی بدهد.







پاسخ دهید
میخواهید به بحث بپیوندید؟مشارکت رایگان.