نوشتهها
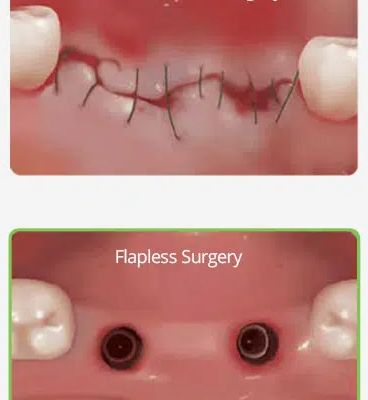
کاشت ایمپلنت های دندانی با روش پانچ و بدون فلپ
0 نظرها
/
کاشت ایمپلنت های دندانی با روش پانچ و بدون فلپ چگونه است؟ فرایند کاشت ایمپلنت بدون فلپ به چه صورت انجام میگیرد؟ کاشت ایمپلنت به روش پانچ
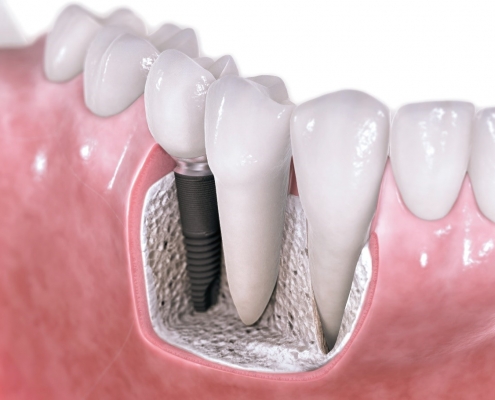
کاشت ایمپلنت دندان پس از بیماری لثه
آیا کاشت ایمپلنت پس از بیماری لثه ممکن است؟ آیا فردی که بیماری لثه دارد می تواند از ایمپلنت استفاده کند؟ شانس موفقیت ایمپلنت چقدر است؟
