نوشتهها

اجزاء ایمپلنت دندانی و شرایط لازم برای کاشت آن
1 دیدگاه
/
ایمپلنت دندانی ابزارهای مکانیکی هستند که برای جایگزینی هر یک از دندانهای از دست رفته طراحی شدهاند. ایمپلنتها به عنوان ریشههای مصنوعی دندان عمل میکنند که روی سر هر یک از آنها دندان مصنوعی (روکش دندان، بریج، یا دنچر ) قرار میگیرد.
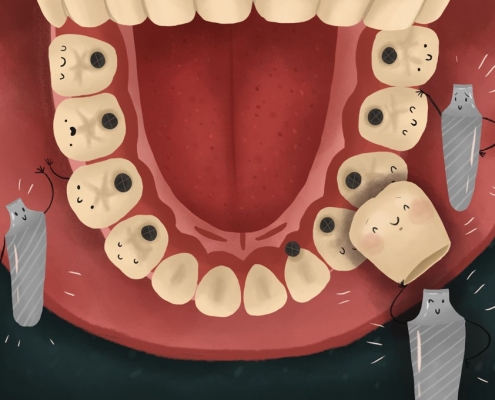
مراحل کاشت ایمپلنت دندانی
کاشت ایمپلنت دندانی چیزی بیشتر از چسباندن چند دندان مصنوعی درون دهان ، یا قرار دادن چیزی شبیه محافظ دندان در دهان است. این فرایند مانند انواع جراحیهای جزئی دیگر است. اگر با دنیای دندانپزشکی آشنایی نداشته باشید (درست شبیه بسیاری افراد دیگر)، ممکن است به طور کامل درک نکنید که فرایند کاشت ایمپلنت دندانی چگونه است.
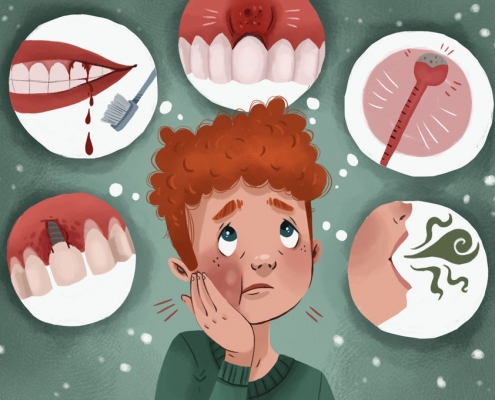
عفونت ایمپلنت دندان
"عفونت ایمپلنت دندان" موضوعی نیست که برای آب کردن یخ جمع از آن استفاده کنید، اما داشتن اطلاعات مربوط به آن مهم است. شایعترین مشکل مربوط به ایمپلنت دندان نوعی عفونت است. خاصترین نوع عفونت که در اطراف ایمپلنت دندانی مشاهده میشود "پری ایمپلنتیت" نامیده میشود.

لبخند لثهای یا لثه نما
زمانی که لبخند میزنید، آیا حاشیهی صورتی رنگ بافت لثه، دندانهای شما را تحتالشعاع قرار میدهد؟ آیا بافت حجیم لثه باعث میشود دندانهای بالای شما خیلی کوتاه به نظر برسند؟ در این صورت، شما دارای لبخند لثهای یا لثه نما هستید.
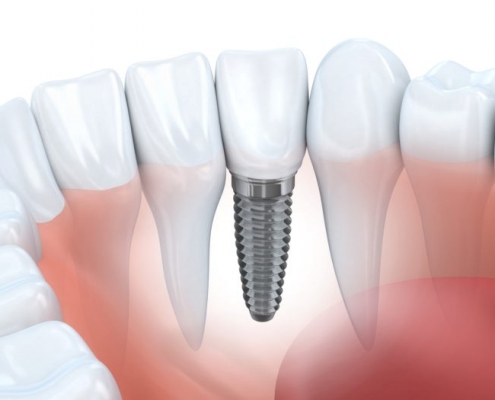
انواع ایمپلنت و تکنیکهای آن
انواع ایمپلنت دندانی، جایگزینهای مصنوعی برای ریشههای دندان هستند. ایمپلنتهای دندانی معمولا از تیتانیوم یا آلیاژهای تیتانیوم ساخته میشوند. سطح ایمپلنت را میتوان با مواد مختلفی پوشش داد تا میزان مقاومت و پیوند و جوش خوردن آن با استخوان افزایش یابد. ایمپلنتهای دندانی در اندازهها، ارتفاع و انواع مختلفی در دسترس هستند. متخصص کاشت ایمپلنت میتواند به شما کمک کند بر اساس نیازهای خاص خود مشخص نمایید کدام گزینه برای شما بهتر است.
جراحی لثه
دندانپزشک به شما پیشنهاد داده است تا به پریودنتیست مراجعه نمایید. پریودنتیست متخصصی است که بیماریهای لثه را درمان مینماید. بیماری لثه به عفونت باکتریایی گفته میشود که بافت لثه را تحت تاثیر قرار میدهد و منجر به بروز التهاب، قرمزی، تورم و تحلیل استخوان اطراف دندان میشود. این بیماری میتواند یک یا چند دندان را تحت تاثیر قرار دهد. به احتمال زیاد درمان پیشنهادی پریودنتیست جراحی لثه خواهد بود. شاید بخواهید بدانید چه اتفاقی افتاده است که اکنون نیاز دارید به پریودنتیست مراجعه کنید و تحت جراحی لثه قرار گیرید.

درمانهای مرگ دندان و پیشگیری از آن
در صورتی که عفونتهای باکتریایی درون دندان پیشرفت کنند، میتواند به ریشهی دندان نفوذ کرده و استخوان فک را مورد حمله قرار دهد. این مشکل در نهایت موجب افتادن دندان و مرگ دندان خواهد شد. اجازه ندهید این اتفاق شما را از پیگیری درمان باز دارد یا منتظر نشوید تا دندان به صورت خود به خود بیافتد. این روند بسیار دردناک خواهد بود و آسیبهای جدیتری در پی خواهد داشت. زیرا باعث از دست رفتن دندانهای دیگر نیز خواهد شد.

مرگ دندان (از دست رفتن دندان)
تشخیص زنده بودن یا مرگ دندان همیشه کار راحتی نیست. تنها یک متخصص دهان و دندان قادر است با اطمینان خاطر صحت این موضوع را تایید کند. اما خودتان نیز میتوانید با تشخیص و معاینهی شخصی تا حدودی آن را تشخیص دهید. دو علامت و نشانهی اصلی مرگ دندان درد و تغییر رنگ دندان میباشند. ممکن است یک یا هر دو نشانه را در دندان خود مشاهده نمایید. اگر دندان شما از دست رفته است یا در حال از دست رفتن است، دامنهی درد از عدم وجود درد تا درد شدید خواهد بود.

ایمپلنت دندان و جایگزینی دندان های طبیعی
ایمپلنت نزدیکترین راه ممکن برای دستیابی به دندانهای سالم و طبیعی است. ایمپلنت برای شما این امکان را فراهم میآورد تا آنگونه که تمایل دارید زندگی کنید. با اطمینان خاطر بخورید، لبخند بزنید، بخندید، حرف بزنید و از تمام فعالیتهای روزانه خود لذت ببرید بدون اینکه نگران دندانهای خود باشید.
