نوشتهها
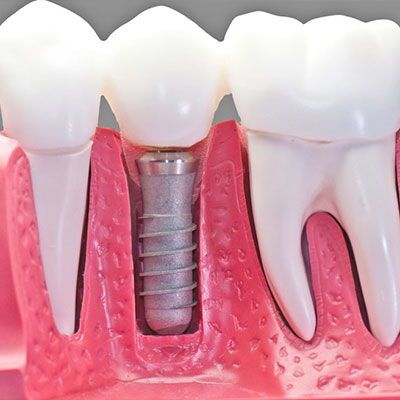
نگاهی به ایمپلنت های دندانی و دندان های طبیعی
0 نظرها
/
دندان در اصل داخل فک شکل می گیرند و طی یک دسته رویداد بیولوژیک از درون مخاط روی آن بیرون می آیند ایمپلنت با جراحی داخل استخوان فک قرار داده می شوند و بدون هیچ مشکلی به داخل اپیتلیوم سطح نفوذ می کنند.
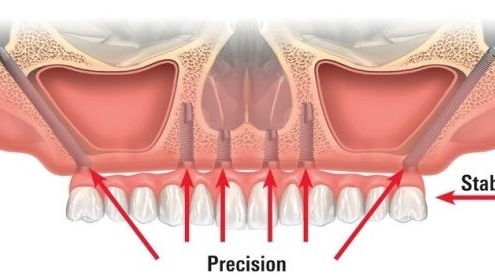
ایمپلنت های دندانی زیگوماتیک
ایمپلنت زیگوماتیک جایگزینی برای ایمپلنت سنتی است که با استفاده از دریل و ایجاد حفره در استخوان فک کاشته می شوند. به جای آنها می توان از ایمپلنت زیگوماتیک استفاده کرد که از ایمپلنت معمولی بلندتر هستند.
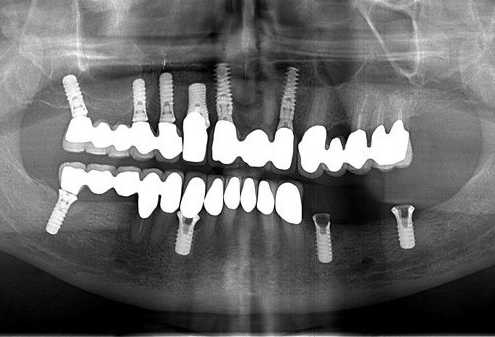
دیابت و کاشت ایمپلنت
ایمپلنت های دندانی نه تنها برای افراد مبتلا به دیابت خطری ندارند، بلکه جایگزینی پروتزهای دندان با ایمپلنت های ثابت دندانی می تواند سلامت افراد مبتلا به دیابت را ارتقاء بخشد.
