بخش تخصصی پیوند استخوان فک
جراحی پیوند استخوان فک، فرآیند بازسازی و جایگزینکردن بخشی از فک کهدچار تحلیل استخوان شدهاست رابه عهده دارد. این عمل با استفادهاز مواد شبه استخوان یا استخوان برای ایجاد شرایط مناسب قبل از انجام ایمپلنتهای دندانی ویا سایر ترمیمهای دندانی و جایگزین کردن دندان ازدست رفته، صورت میگیرد. همچنین موجب افزایش ارتفاع و عرض استخوان فک و پُر شدن نقایص استخوانی میشود.

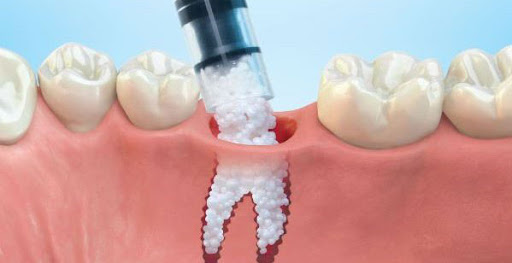
کاشت ایمپلنت های دندانی با روش پانچ و بدون فلپ
/0 نظرها/در مقالات آموزشی کاشت ایمپلنت, مقالات عمومی دندانپزشکی /توسط دکتر امید امیربندهدر این نوشته می خوانید:
اسئواینتگریشن به یک فرایند دندانپزشکی بسیار قابل پیش بینی تبدیل شده است. ایمپلنت های دندانی که با برداشتن فلپ موکوپریوستال جراحی داخل استخوان فک قرار می گیرند، می توانند عوارض متعددی از جمله تحلیل بافت، از دست دادن استخوان کرستال و اسکار ایجاد کنند. بعلاوه، این تکنیک با درد و تورم بعد از عمل نیز همراه است. نشان داده شده است که ترومای جراحی شامل آسیب حرارتی و ترومای مکانیکی نیز می باشد که می تواند باعث ایجاد شکستگی های ریز استخوان در حین کاشت ایمپلنت شود.
در این مقاله قصد داریم استفاده از تکنیک بدون فلپ برای قرار دادن ایمپلنت های دندانی در مناطقی را به شما معرفی کنیم که بافت چسبیده (کراتینه شده) به اندازه کافی وجود ندارد.
علاوه بر این، از فناوری اسکن توموگرافی کامپیوتری (CT) برای انجام جایگذاری دقیق ایمپلنت های دندانی همراه با استفاده از لیزر Er;Cr:YSGG (تکنولوژی BIOLASE) برای جوش دادن بافت کراتینه شده به مناطق بافت غیرکراتینه شده استفاده شده است.
سابقه جراحی ایمپلنت بدون فلپ
هنگامی که دندان ها وجود دارند، خونرسانی به استخوان از 3 مسیر مختلف انجام می شود: الیاف پریودنتال، بافت همبند بالای پریوستوم و از داخل استخوان. هنگامی که دندانی از دست می رود، جریان خون از الیاف پریودنتال از بین می رود، بنابراین خونی که در حال حاضر فقط از بافت نرم به استخوان می آید از بین می رود و در نتیجه باعث تحلیل استخوان در طول مرحله بهبودی اولیه می شود. با رویکرد بدون فلپ، ترومای جراحی به حداقل می رسد، زیرا برش دایره ای بسیار کوچک است و در نتیجه درد، تورم و ناراحتی بعد از عمل بسیار کمتر است.
با انتخاب مورد مناسب، در صورتی که تکنیک جراحی کاشت ایمپلنت بدون فلپ به درستی انجام شود، این جراحی یک فرایند قابل پیش بینی است. هنگام انجام این فرایند، قرار دادن مته در زاویه صحیح نیز بسیار مهم است. قرار دادن ایمپلنت با استفاده از تکنیک بدون فلپ به شدت به کمیت و ساختار استخوانی که ایمپلنت ها درون آن قرار می گیرد و همچنین تخصص جراحی دندانپزشک بستگی دارد. یک تجزیه و تحلیل بالینی گذشته نگر 10 ساله نشان داده است که دندانپزشک پس از کسب بیش از 5 سال تجربه در انجام این روش، میزان موفقیت به 100% نزدیک شد.
کاشت ایمپلنت دندانی با روش پانچ
مزایای جراحی بدون فلپ
فناوری سی تی اسکن
استفاده از فناوری سی تی اسکن که برای تشخیص و طراحی درمان کاشت ایمپلنت های دندانی استفاده می شود، امکان درک دقیق تری از رابطه آناتومیک دندان و استخوان را فراهم کرده است. چنین بازسازی ها و مدل هایی را می توان با استفاده از سی تی اسکن ایجاد کرد. این برنامه به دندانپزشک کمک می کند تا فواصل، زوایا و تراکم استخوان را با دقت اندازه گیری کند، و منجر به کاشت دقیق ایمپلنت شود.
توانایی مشاهده استخوان زیرین با سی تی اسکن این امکان را برای دندانپزشک فراهم می کند تا کاشت ایمپلنت را بدون فلپ انجام دهد. بنابراین، عوارض همراه با جراحی را کاهش می دهد، خونریزی را به حداقل می رساند، میزان درد و تورم بعد از جراحی را کاهش می دهد، زیبایی ظاهری را بهبود می دهد و چسبندگی لثه ها به اطراف اباتمنت به سرعت و به طور کامل صورت می گیرد.
اما اگر بافتی که سمت جلوی (باکال) ایمپلنت را در بر می گیرد چسبندگی کافی نداشته باشد چطور؟ چرا این فرایند به طور معمول انجام نمی شود؟ برخی از پزشکان ابراز داشته اند که این جراحی (جراحی ایمپلنت بدون فلپ) با انگیزه فروش ایمپلنت های دندانی انجام می شود.
دکتر مایرون نوینز Myron Nevins (که در گذشته جایزه متخصص بالینی آکادمی پریودنتولوژی آمریکا را دریافت کرده است) اظهار داشته است که ” در تمام طول دوره حرفه ای تخصص خود هر روز را جراحی انجام داده است اما در این نوع فرایند هیچ میزان راحتی نداشته است”.
کاشت ایمپلنت دندانی با روش پانچ
مزایای لیزر YSGG
لیزر YSGG به بهبود سریع، کاهش درد بعد از جراحی، و افزایش سطح تماس استخوان با ایمپلنت کمک کرده است. این نوع لیزر برای برش مینای دندان، عاج، و بافت نرم دارای تأییده انجمن دندانپزشکان آمریکا است. برای دندانپزشکی ایمپلنت، این نوع لیزر را می توان در برش آماده سازی فلپ، سم زدایی محل استئوتومی (برش استخوان)، شروع پدیده شتاب دهی منطقه ای (RAP)، جوشکاری بافت، تسریع رگ زایی، و در ارتقاء بیومدولاسیون برای کمک به ترمیم سلول های آسیب دیده و در عین حال کاهش درد استفاده کرد. استفاده راحت از لیزر YSGG توانایی به هم رساندن لبه های بافت نرم با استفاده از گرما است. این تحت عنوان “جوشکاری بافت” نامیده می شود. جوشکاری بافت به یکدیگر با حرارت یکنواخت 70 تا 80 درجه سانتیگراد انجام می شود، در حالتی که بین لایه ها چسبندگی وجود دارد. این لایه ها به دلیل باز شدن مارپیچ مولکول کلاژن و در هم تنیده شدن با بخش های مجاور، به یکدیگر می چسبند.
کاشت ایمپلنت دندانی با روش پانچ
فرایند کاشت ایمپلنت بدون فلپ
جراحی ایمپلنت بدون فلپ برای جایگزینی یک دندان یک فرایند کم تهاجم است که می تواند با استفاده از راهنماهای جراحی ساخته شده به صورت سفارشی روی قالب های گچی اکلوزال یا مشتق شده از نرم افزارهای برنامه ریزی تصویر سه بعدی با تصاویر سه بعدی یکپارچه از استخوان فک و پروتز برنامه ریزی شده انجام شود. این اغلب از طریق یک فرایند اسکن دوگانه با تطبیق مبتنی بر نشانگر واقعی، یا اخیراً با ادغام در تصاویر طراحی مشتق شده از CBCT از یک اسکن از مجموعه تشخیصی دندان ها بدست می آید. داده های DICOM از معاینه CT/CBCT بیمار با داده های STL از اسکن دیجیتال اپتیکال با وضوح بالا از قالب گچی اصلی بیمار قبل از عمل ترکیب می شوند. این حتی می تواند شامل اطلاعاتی در مورد بافت های نرم باشد.
پزشک باید بیماران را مطلع سازد که جراحی با کمک کامپیوتر مستلزم هزینه های اضافی است. با این حال مقرون به صرفه بودن آن شامل کاهش زمان جراحی، ناراحتی بعد از جراحی و بهبود بهتر بافت نرم، ممکن است آن را ارزشمند کند.
قرار گرفتن راهنمای جراحی، که اغلب توسط استریولیتوگرافی ساخته می شود، روی سطوح اکلوزال دندان های مجاور، دقت موقعیت آن را افزایش می دهد. دقت تطبیق موقعیت واقعی ایمپلنت با طراحی قبل از جراحی نسبت به آنچه با جراحی بدون دست بهدست می آید، برتر است.
چندین مقاله بالینی، نرخ بقاء کوتاه مدت و بلند مدت عالی (98 درصد ≥) را برای ایمپلنت هایی گزارش کرده اند که با استفاده از روش بدون فلپ با امکان تحویل فوری یک پروتز موقت از پیش ساخته شده انجام شده اند. شواهد علمی موجود نشان می دهند که جراحی هدایت شده حداقل به اندازه پروتکل های معمولی بدون دست به نرخ خوب بقاء ایمپلنت منجر می شود. این فرایند تحت شرایط مناسب، به دلیل حداقل خونریزی و ناراحتی بعد از جراحی، برای بیماران یک پاداش است. بیماران می توانند از بدون فلپ قرار دادن ایمپلنت و بارگذاری فوری بهره مند شوند.
گاهی اوقات قبل از جراحی بیماران به صورت پیشگیرانه تحت درمان یک دوره آنتی بیوتیک قرار می گیرند، گرچه آسپسی شدید ممکن است این نیاز را کاهش دهد. انتخاب آنتی بیوتیک معمولاً با توجه به سوابق بیماری های بیمار و در نظر گرفتن حساسیت های احتمالی تعیین می شود. بی حسی موضعی (برای قسمت های قدامی دهان) یا منطقه ای (برای نواحی مولر) انجام می شود. محل جراحی با یک ماده ضد عفونی کننده سواب می شود. راهنمای جراحی استریل قرار داده می شود. قبل از استفاده از مته گرد می توان از پانچ دایره ای برای برداشتن مخاط استفاده کرد. اگر کسی بخواهد پهنای لثه را حفظ کند، می توان برداشتن یک دایره بسیار محدود از موکوپریوستوم را انجام داد. این کار تأثیری روی دقت انتقال موقعیت طراحی شده ایمپلنت ندارد. آماده سازی محل با سری کلاسیک دریل ها تکمیل می شود و ایمپلنت با اندازه مناسب نصب می شود. معمولاً بخیه نیاز نیست. استفاده از الگو را می توان به ایجاد حفره به صورت اولیه یا برای کل استئوتومی از جمله کاشت ایمپلنت محدود کرد. بزرگ شدن بدون دست سوراخ استئوتومی منجر به دقت قابل توجهی کمتر از دریل و جایگذاری ایمپلنت با قالب هدایت کامل می شود.
اندازه گیری فرکانس تشدید را می توان قبل از قرار دادن هیلینگ کپ یا اباتمنت نهایی یا ارزیابی بافت لثه بعد از نصب اباتمنت انجام داد. بیمار به دندانپزشک ترمیمی ارجاع داده می شود که می تواند بلافاصله یک ترمیم (موقت) آماده کند. دندانپزشک چندین گزینه دارد: از قالب گیری و استفاده از اباتمنت سفارشی گرفته تا استفاده از اباتمنت های استوک پیش ساخته. قرار دادن ترمیم (نهایی) در همان روز جراحی، بازسازی بافت نرم و نتیجه زیبایی را بهبود می بخشد. دندانپزشک ترمیمی این انتخاب ها را انجام می دهد. ترمیم نهایی ترجیحاً باید با پیچ باشد. کاشت تک ایمپلنت بدون فلپ اغلب بازسازی استخوان پس از جراحی، تحلیل رفتگی های مخاطی را کاهش می دهد، و تمایل به حفظ پاپیلاهای اطراف ایمپلنت دارد.
پس از انجام ترمیم و ارزیابی اکلوژن، بیمار باید در یک برنامه حفظ نتیجه شامل ارزیابی پریودنتال، عملکردی و پروتز قرار گیرد. ایمپلنت باید از نظر تحرک تحت نظر باشد و رادیوگرافی پری آپیکال در زمان ترمیم پروتز، پس از یک سال، و در صورت بروز دلایل بالینی بعد از آن، باید گرفته شود.
بارودنتالژیا: دندان درد هنگام پرواز یا شیرجه زدن در آب
/0 نظرها/در مشکلات عمومی دندان و لثه, مقالات عمومی دندانپزشکی /توسط دکتر امید امیربندهدر این نوشته می خوانید:
بارودونتالژیا ، که تحت عنوان فشار دندان یا آئرودنتالژیا نیز شناخته می شود، دندان درد شدیدی است که در اثر تغییر فشار محیط هنگام پرواز با هواپیما یا غواصی ایجاد می شود. این پدیده اغلب در افرادی رخ می دهد که پرواز می کنند یا شیرجه می زنند و همچنین می تواند در طول اکسیژن درمانی هایپرباریک ایجاد شود. بارودنتالژیا باعث ایجاد شرایط پاتوفیزیولوژیکی مختلف می شود، اما شایع ترین علائم آن عبارتند از فشار، درد و حساسیت. و متأسفانه، دندان درد می تواند حتی پس از یکسان سازی فشار نیز ادامه داشته باشد و بدون درمان مناسب احتمال عود دوباره آن وجود دارد.
علت بارودنتالژیا چیست؟
گازها منبسط و منقبض می شوند تا با سطوح فشار اطراف مطابقت داشته باشند. بارودنتالژیا، اغلب به دو دسته تقسیم می شود: غیر مستقیم و مستقیم. در بارودنتالژیای غیرمستقیم یا باروسینوزیت، سینوس مسدود می شود و دیگر نمی تواند فشار ایجاد شده در صورت را برابر کند. بارودنتالژیای مستقیم یک منشأ دندانی دارد. این اتفاق اغلب زمانی رخ می دهد که یک حفره پر از گاز در دندان نتواند با فشار محیط بیرونی یکسان شود. این باعث تحریک گیرنده های درد و پایانه های عصبی می شود. در محیط های معمولی، تغییرات در هر کیسه هوای داخل دندان ها بدون علامت خواهد بود. اما در شرایط هیپوباریک و هایپرباریک شدیدتر می شود، و تأثیر آن روی دندان ها تشدید می شود.
دندان درد هنگام پرواز یا شیرجه زدن در آب
پاکت های هوا چگونه داخل دندان ها ایجاد می شوند؟
یک نظریه این است که گازها در نتیجه باکتری هایی ایجاد می شوند که درون آبسه آپیکال یا نکروز عفونی وجود دارند. آنها همچنین می توانند در ضایعات پوسیدگی درمان نشده با حداقل آسیب به مینای دندان ریشه داشته باشند، به گونه ای که هوا به دام می افتد. فرضیه دیگر این است که پس از درمان، هوا درون حفره باقی می ماند یا از طریق نشت های کوچک اطراف پر کننده ها، روکش ها یا دندان های مصنوعی وارد می شود، حتی اگر دندان ها به طور رضایت بخشی ترمیم شده باشند. سایر عوامل ایجاد کننده بارودنتالژیا بعلاوه می توانند شامل ترمیم های ناکافی، پوسیدگی ثانویه، آسیب پریودنتال یا آپیکال، و ضایعات پس از فرایند باشد.
آئرودنتالژیا یک دندان درد شدید است که در اثر تغییر فشار هنگام پرواز کردن در هواپیما یا شیرجه زدن در آب ایجاد می شود.
چه افرادی بیشتر در معرض خطر دندان درد ناشی از تغییر فشار قرار دارند؟
احتمال دارد بیشتر افرادی را تحت تأثیر قرار دهد که تحت تغییرات مکرر یا تغییر ناگهانی فشار اتمسفر قرار می گیرند، مانند خدمه پرواز، غواصان، کوهنوردان در ارتفاعات بالا و حتی کارکنان شاغل در اتاق های فشار پزشکی. به طور متوسط گزارش شده است که اغلب در ارتفاعات 600 تا 1500 متری و اعماق غواصی 10 تا 25 متر رخ می دهد. در طول پروازهای تجاری، پرسنل هواپیما و مسافران برای مدت نسبتاً طولانی در معرض حداقل اختلاف فشار قرار می گیرند. خلبانان نظامی و هوازی در معرض نیروهای شتاب دهنده قوی و تغییرات فشار سریع قرار دارند. و غواصان به علت محیط اطراف خود که چگالی بیشتری دارد در معرض فشارهای بالای محیطی قرار می گیرند، و در مقایسه با پرواز، مدت زمان قرار گرفتن آنها در معرض این تغییر دما نسبتاً کوتاه است. و بسته به تکنیک و عمق، تفاوت های قابل توجهی در فشار محیط وجود دارد. اگر افراد پوسیدگی یا عفونت درمان نشده، یا ترمیم های دندانی داشته باشند، خطر بارودنتالژیا برای آنها افزایش می یابد.
دندان درد هنگام پرواز یا شیرجه زدن در آب
تشخیص و درمان بارودنتالژیا
بارودنتالژیا چند عاملی است و تشخیص دقیق آن پیچیده است. این اغلب یک تشخیص گذشته نگر است که عمدتاً بر اساس اطلاعات بیمار است. بیمارانی که تحت تأثیر این شرایط قرار می گیرند همیشه موارد بروز را به طور کامل درک نمی کنند و اغلب به صورت گذشته نگر شرایط را اغراق آمیز تعریف می کنند. همچنین، ایجاد مجدد شرایطی که باعث ایجاد درد در مطب دندانپزشکی شود، امکان پذیر نیست. بنابراین، هرچه بیمار بهتر بتواند شرایط و عوامل محرک را توضیح دهد، دندانپزشک می تواند آسیب شناسی بارودنتالژیا را تشخیص دهد و درمان فردی و سازگار را ارائه دهد.
اگر بیمار قبلاً تحت فشار قرار گرفتن دندان را تجربه کرده است، باید از نوشیدنی های سرد یا گرم اجتناب کند، زیرا این نوشیدنی ها می توانند درد را تشدید کنند. برای تسکین درد بیمار می تواند طبق توصیه شرکت تولید کننده از پاراستامول، استامینوفن یا ایبوپروفن استفاده کند و باید در اسرع وقت برای ویزیت اورژانسی به دندانپزشک مراجعه کند. او همچنین تا زمان کامل شدن درمان و بهبودی باید از پرواز یا غواصی اجتناب کند. بسته به عامل بوجود آمدن بارودنتالژیا، درمان ممکن است شامل درمان عفونت، ضایعات پوسیدگی، یا برداشتن و تعویش ترمیم های ناکافی دندان باشد. متأسفانه، تنها راه واقعی برای دانستن موفقیت آمیز بودن درمان این است که آیا درد در شرایط فشاری مشابه یا یکسان تکرار نخواهد شد.
دندان درد هنگام پرواز یا شیرجه زدن در آب
برای جلوگیری از بارودنتالژیا چه باید کرد؟
بهترین راه برای پیشگیری از بارودنتالژیا، معاینات منظم، عکسبرداری با اشعه ایکس و آزمایش های زنده بودن پالپ دندان است. همچنین بیماران قبل از پرواز یا غواصی باید معاینه کامل دندانپزشکی را انجام دهند. همچنین به بیماران توصیه می شود تا زمانی که تمام اقدامات محافظه کارانه، پروتز و جراحی کامل نشده اند، از تغییرات فشار خودداری کنند. و در مواردی که اقدامات یا درمان های جراحی انجام شده است، دندانپزشکان به بیماران توصیه می کنند قبل از قرار گرفتن در معرض تغییرات شدید فشار، حداقل 72 ساعت صبر کنند. بیمارانی که مرتباً در معرض تغییرات فشار قرار می گیرند باید برای پر کردن دندان خود از پر کننده های چسب دار، مهر و موم و درمان ریشه درخواست کنند تا از استفاده از روکش گذاری مستقیم و سمان فسفاته خودداری کنند، که در صورت قرار گرفتن در معرض تغییرات فشار می تواند عوارضی ایجاد کنند.
بیوپسی لثه چیست؟
/0 نظرها/در مشکلات عمومی دندان و لثه, مقالات عمومی دندانپزشکی /توسط دکتر امید امیربندهدر این نوشته می خوانید:
بیوپسی لثه یک فرایند پزشکی است که در آن پزشک نمونه ای از بافت لثه شما را برمی دارد. سپس نمونه برای آزمایش به آزمایشگاه فرستاده می شود. جینجیواGingiva کلمه دیگری برای لثه است، بنابراین بیوپسی لثه را بیوپسی جینجیوا نیز می نامند. بافت لثه بافتی است که بدون فاصله دندان های شما را احاطه کرده و از آنها حمایت می کند.
پزشکان از بیوپسی لثه برای تشخیص علل بافت غیر طبیعی لثه استفاده می کنند. این علل می توانند شامل سرطان دهان و زائده یا ضایعات غیرسرطانی باشند.
انواع بیوپسی لثه
انواع مختلفی از بیوپسی لثه وجود دارند:
بیوپسی برشی
بیوپسی برشی لثه متداول ترین روش بیوپسی لثه است. پزشک شما بخشی از بافت مشکوک را برداشته و آن را زیر میکروسکوپ بررسی خواهد کرد.
آسیب شناس می تواند تشخیص دهد که آیا سلول های سرطانی در بافت لثه برداشته شده وجود دارند یا خیر. آنها همچنین می توانند منشاء سلول ها را تأیید کنند، یا اینکه آیا از جای دیگری در بدن شما به لثه سرایت کرده اند.
بیوپسی اکسیزیونال
در طول بیوپسی برش لثه، پزشک ممکن است کل رشد یا ضایعه را از بین ببرد.
این نوع بیوپسی یا نمونه برداری به طور معمول برای برداشتن ضایعه کوچکی استفاده می شود که دسترسی به آن آسان است. پزشک شما زائده را همراه با مقداری از بافت های سالم مجاور بر خواهد داشت.
بیوپسی از راه پوست
بیوپسی از راه پوست از جمله فرایندهایی است که در آنها پزشک یک سوزن بیوپسی را از طریق پوست شما وارد می کند. این نوع بیوپسی به دو صورت مختلف انجام می شود: بیوپسی با سوزن ظریف و بیوپسی با سوزن تو خالی.
بیوپسی با سوزن ظریف برای ضایعاتی بهترین عملکرد را دارد که به راحتی قابل مشاهده و احساس هستند. بیوپسی با سوزن تو خالی نسبت به بیوپسی سوزنی ظریف بافت بیشتری فراهم می آورد. این زمانی می تواند مفید باشد که برای تشخیص پزشک، بافت بیشتری نیاز باشد.
بیوپسی با برس
بیوپسی با برس یک روش غیر تهاجمی است. پزشک با مالش با فشار برس روی ناحیه غیر طبیعی لثه، بافت را جمع آوری می کند.
اگر علائم شما به بیوپسی فوری و تهاجمی تر نیاز نداشته باشند، بیوپسی با برس اغلب نخستین گام پزشک شما است. از این روش نمونه برداری برای ارزیابی اولیه استفاده می شود.
اگر نتایج آزمایش هر گونه سلول یا سرطان مشکوک یا غیرطبیعی را نشان دهند، پزشک شما احتمالاً برای تأیید تشخیص، بیوپسی برشی یا از راه پوست را انجام خواهد داد.
آزمایش نمونه برداری لثه برای چه مواردی استفاده می شود؟
تست بیوپسی لثه، بافت غیرطبیعی یا مشکوک لثه را آزمایش می کند. پزشک شما ممکن است آن را برای کمک به تشخیص توصیه کند:
همچنین از بیوپسی لثه می توان همراه با آزمایش های تصویربرداری برای نشان دادن مرحله سرطان لثه موجود استفاده کرد. تست های تصویربرداری شامل عکس رادیوگرافی با اشعه ایکس، سی تی اسکن و اسکن MRI است.
اطلاعات حاصل از بیوپسی لثه، همراه با یافته های تست های تصویربرداری، می توانند به پزشک کمک کنند تا سرطان لثه را هر چه سریع تر تشخیص دهد. تشخیص زود هنگام به معنای اسکار کمتر ناشی از برداشتن تومورها و نرخ بالاتر بقاء است.
آماده شدن برای بیوپسی لثه
به طور معمول، لازم نیست کار زیادی برای آماده شدن برای بیوپسی لثه انجام دهید.
در صورت مصرف هر گونه داروی تجویزی، داروهای بدون نسخه یا مکمل های گیاهی، به پزشک خود اطلاع دهید. در مورد نحوه استفاده از آنها قبل و بعد از تست، با پزشک خود گفتگو کنید.
برخی از داروها ممکن است نتایج بیوپسی لثه را تحت تأثیر قرار دهند. اینها شامل داروهایی هستند که لخته شدن خون را تحت تأثیر قرار می دهند، مانند رقیق کننده های خون، و داروهای ضد التهابی غیر استروئیدی (NSAID ها)، مانند آسپرین یا ایبوپروفن. در صورت مصرف هر یک از این داروها، پزشک شما ممکن است دستورالعمل های خاصی را ارائه دهد. ممکن است مجبور شوید چند ساعت قبل از بیوپسی لثه غذا خوردن را متوقف کنید.
بیوپسی لثه
در طول بیوپسی لثه انتظار چه چیزی را باید داشت؟
بیوپسی لثه معمولاً به عنوان یک فرایند سرپایی در بیمارستان یا در مطب پزشک انجام می شود. یک پزشک، دندانپزشک، پریودنتیست، یا جراح دهان به طور معمول بیوپسی را انجام می دهد. پریودنتیست دندانپزشکی است که در بیماری های مربوط به لثه ها و بافت دهان تخصص دارد.
آماده سازی ناحیه
پزشک شما ابتدا بافت لثه را با یک ماده موضعی مانند کرم استریل می کند. سپس یک بی حس کننده موضعی تزریق خواهد کرد تا لثه شما را بی حس کنند. این ممکن است مانند یک نیش باشد. ممکن است کمی کشش یا فشار احساس کنید. به جای تزریق، پزشک شما ممکن است صلاح بداند که یک مسکن را روی بافت لثه اسپری کند. بعد از بین رفتن بی حسی، این ناحیه ممکن است برای چند روز درد داشته باشد.
پزشک شما ممکن است از یک رترکتور گونه استفاده کند تا دسترسی به کل دهان شما را آسان تر کند. این ابزار همچنین تابیدن نور به داخل دهان شما را بهبود می بخشد.
اگر دسترسی به محل ضایعه دشوار باشد، ممکن است تحت بیهوشی عمومی قرار بگیرید. این شما را در طول کل فرایند به یک خواب عمیق فرو خواهد. به این ترتیب، پزشک بدون ایجاد هیچ گونه دردی، می تواند به اطراف دهان شما حرکت کند و به مناطقی دسترسی پیدا کند که دسترسی به آنها دشوار است.
بیوپسی باز برشی یا اکسیژنال
اگر قرار است بیوپسی باز برشی یا اکسیژنال انجام دهید، پزشک روی پوست یک برش کوچک ایجاد خواهد کرد. در طول این فرایند ممکن است کمی فشار یا ناراحتی جزئی احساس کنید. بی حسی موضعی که پزشک شما استفاده می کند باید از هر گونه احساس درد برای شما جلوگیری کند.
اگر خونریزی وجود داشته باشد، برای توقف آن ممکن است کوتریزاسیون الکتریکیElectrocauterization لازم باشد. این فرایند شامل استفاده از جریان الکتریکی یا لیزر برای بستن یا مسدود کردن عروق خونی است. در برخی موارد، پزشک از بخیه برای بستن ناحیه باز و تسریع بهبودی استفاده خواهد کرد. گاهی اوقات بخیه ها قابل جذب هستند، به این معنا که آنها به طور طبیعی حل می شوند. در غیر اینصورت، باید در عرض یک هفته برگردید تا پزشک آنها را برای شما بکشد.
بیوپسی با سوزن ظریف از راه پوست
اگر قرار است بیوپسی با سوزن ظریف از راه پوست انجام دهید، پزشک یک سوزن را از درون ضایعه روی لثه شما وارد می کند و مقداری از سلول ها را خارج می کند. آنها ممکن است همین تکنیک را در چندین نقطه مختلف در ناحیه ای که تحت تأثیر قرار گرفته است تکرار کنند.
بیوپسی لثه
بیوپسی با سوزن تو خالی از راه پوست
اگر قرار است بیوپسی با سوزن تو خالی از راه پوست را انجام دهید، پزشک یک تیغه دایره ای کوچک را به داخل ناحیه ای که تحت تأثیر قرار گرفته است فشار می دهد. سوزن قسمتی از پوست را با حاشیه گرد برش خواهد داد. با کشیدن مرکز آن ناحیه، پزشک یک پلاگ یا هسته سلولی را خارج خواهد کرد.
هنگامی که نمونه بافت بیرون کشیده می شود، ممکن است صدای کلیک بلند یا ترکیدن را از سوزن فنری بشنوید. در طول این نوع نمونه برداری، به ندرت خونریزی زیادی از محل وجود دارد. این ناحیه معمولاً بدون نیاز به بخیه بهبود می یابد.
بیوپسی با برس
اگر بیوپسی با برس انجام می دهید، ممکن است به بی حسی موضعی یا تزریقی در محل نیاز نداشته باشید. پزشک شما یک برس را محکم روی ناحیه غیر طبیعی لثه شما می مالد. در طول این فرایند ممکن است فقط خونریزی، ناراحتی یا درد اندکی را تجربه کنید. از آنجا که این تکنیک غیرتهاجمی است، پس از آن به بخیه نیاز نخواهید داشت.
بیوپسی لثه
بهبودی به چه صورت است؟
پس از نمونه برداری از لثه، بی حسی در لثه های شما به تدریج از بین خواهد رفت. شما می توانید فعالیت های عادی و رژیم غذایی خود را در همان روز از سر بگیرید.
در طول بهبودی، محل بیوپسی ممکن است به مدت چند روز درد داشته باشد. پزشک ممکن است از شما بخواهد که به مدت یک هفته از مسواک زدن اطراف محل خودداری کنید. اگر بافت شما بخیه زده شده است، ممکن است مجبور شوید به پزشک یا دندانپزشک خود مراجعه کنید تا بخیه ها را بکشد.
در صورتی که لثه های شما شرایط زیر را داشتند با دندانپزشک یا پزشک خود تماس بگیرید:
آیا نمونه برداری از لثه خطراتی دارد؟
خونریزی طولانی مدت و عفونت لثه دو خطر بالقوه جدی اما نادر بیوپسی لثه هستند.
در صورت تجربه با پزشک خود تماس بگیرید:
بیوپسی لثه
نتایج بیوپسی لثه
نمونه بافتی که در طول بیوپسی لثه شما گرفته می شود برای آزمایشگاه آسیب شناسی ارسال می شود. پاتولوژیست پزشکی است که در زمینه تشخیص بافت تخصص دارد. آنها نمونه بیوپسی را زیر میکروسکوپ بررسی خواهند کرد. پاتولوژیست هرگونه نشانه سرطان یا دیگر ناهنجاری ها را شناسایی خواهد کرد و گزارشی را برای پزشک تهیه خواهد کرد.
نتایج عادی
این تست تنها زمانی انجام می شود که بافت لثه غیر طبیعی به نظر برسد.
نتایج غیر عادی
یک نتیجه غیر طبیعی از بیوپسی لثه علاوه بر سرطان، می تواند نشان دهنده یکی از این شرایط باشد:
اگر نتایج بیوپسی برس شما سلول های پیش سرطانی یا سرطانی را نشان دهد، قبل از شروع درمان، برای تأیید تشخیص، ممکن است به بیوپسی اکسیژنال یا از راه پوست نیاز داشته باشید.
اگر نمونه برداری شما سرطان لثه را نشان دهد، پزشک بر اساس مرحله سرطان می تواند یک طرح درمان را انتخاب کند. تشخیص زود هنگام سرطان لثه می تواند به شما کمک کند تا اطمینان حاصل کنید که بهترین شانس درمان و بهبودی موفق را خواهید داشت.
ملاحظات بعد از نمونه برداری
به مدت 1 هفته از مسواک زدن ناحیه ای که بیوپسی در آنجا انجام شده است خودداری کنید. به مدت یک هفته پس از این فرایند، برای تمیز نگه داشتن ناحیه ممکن است به شما دهانشویه داده شود.